L’anesthésie locale constitue le pilier fondamental de la pratique dentaire moderne, transformant des interventions autrefois redoutables en actes confortables et sécurisés. Cette technique sophistiquée permet aux praticiens de réaliser des soins complexes tout en garantissant l’absence totale de douleur pour leurs patients. Chaque jour, des millions d’interventions dentaires sont effectuées sous anesthésie locale à travers le monde, témoignant de l’efficacité remarquable de cette approche thérapeutique. La maîtrise parfaite de ces techniques anesthésiques représente un enjeu crucial pour la qualité des soins et le bien-être des patients.
Pharmacologie des anesthésiques locaux en odontologie
La compréhension approfondie des mécanismes pharmacologiques sous-tend toute pratique anesthésique sécurisée en odontologie. Les anesthésiques locaux agissent en bloquant temporairement les canaux sodiques voltage-dépendants des fibres nerveuses, interrompant ainsi la propagation de l’influx nerveux responsable de la transmission douloureuse. Cette interruption sélective de la conduction nerveuse permet d’obtenir une analgésie complète de la région traitée sans altérer l’état de conscience du patient.
Les molécules anesthésiques utilisées en dentisterie appartiennent principalement à la famille des aminoamides, caractérisées par leur stabilité chimique et leur profil de sécurité optimal. Cette classe pharmacologique présente l’avantage d’une faible incidence d’allergies vraies, contrairement aux aminoesters historiquement utilisés. L’efficacité thérapeutique de ces agents dépend étroitement de leurs propriétés physicochimiques, notamment leur liposolubilité et leur degré d’ionisation au pH physiologique.
Mécanisme d’action de la lidocaïne et de l’articaïne sur les canaux sodiques
La lidocaïne, référence historique des anesthésiques locaux, exerce son action en se fixant sur le site récepteur intracellulaire des canaux sodiques en configuration inactive. Cette liaison moléculaire stabilise le canal en position fermée, empêchant ainsi la dépolarisation membranaire nécessaire à la genèse du potentiel d’action. La lidocaïne présente une affinité particulière pour les fibres nerveuses de petit calibre, expliquant son efficacité préférentielle sur les fibres nociceptives de type C et Aδ.
L’articaïne, molécule plus récente, se distingue par sa structure chimique unique comportant un cycle thiophène qui lui confère une liposolubilité supérieure. Cette propriété pharmacocinétique facilite sa diffusion à travers les structures osseuses, particulièrement l’os cortical dense de la mandibule. Les études cliniques démontrent que l’articaïne atteint des concentrations tissulaires efficaces plus rapidement que la lidocaïne, permettant un début d’action plus précoce et une anesthésie plus profonde.
Propriétés vasoactives de l’épinéphrine dans les solutions anesthésiques
L’association d’épinéphrine aux anesthésiques locaux répond à plusieurs objectifs thérapeutiques fondamentaux. Ce vasoconstricteur naturel agit sur les récepteurs adrénergiques α1 des muscles lisses vasculaires, induisant une vasoconstriction locale qui ralentit l’absorption systémique de l’anesthésique. Cette action pharmacologique prolonge significativement la durée d’anesthésie, pouvant passer de 30-60 minutes sans vasoconstricteur à 90-180 minutes avec épinéphrine.</p
La vasoconstriction locale induite par l’épinéphrine réduit également le saignement peropératoire, offrant un champ opératoire plus lisible lors des interventions chirurgicales ou des extractions complexes. Sur le plan systémique, cette molécule peut entraîner une légère augmentation de la fréquence cardiaque ou des palpitations transitoires chez certains patients sensibles, notamment en cas d’injection intravasculaire accidentelle. C’est pourquoi la dose totale d’épinéphrine doit être adaptée au terrain cardiovasculaire, en particulier chez les patients présentant une cardiopathie ischémique, une hypertension artérielle sévère ou sous traitement bêtabloquant. Dans ces situations, le chirurgien-dentiste privilégiera des solutions faiblement dosées en vasoconstricteur, voire sans vasoconstricteur, après évaluation du rapport bénéfice/risque.
Cinétique d’absorption et métabolisme hépatique des anesthésiques amides
Les anesthésiques locaux de type amide, comme la lidocaïne et l’articaïne, suivent une cinétique d’absorption et d’élimination étroitement dépendante de la vascularisation du site d’injection et de la présence d’un vasoconstricteur. Injectés dans les tissus mous buccaux, ils diffusent progressivement vers les capillaires sanguins, atteignant la circulation systémique avec un pic plasmatique généralement observé entre 10 et 30 minutes. L’ajout d’épinéphrine ralentit cette absorption, ce qui réduit le risque de toxicité systémique tout en prolongeant l’effet anesthésique local.
La majorité des anesthésiques amides sont métabolisés au niveau hépatique par des enzymes microsomales, en particulier le système CYP450. La clairance dépend donc largement de la fonction hépatique du patient : en cas d’insuffisance hépatique sévère, l’élimination peut être retardée, augmentant le risque d’accumulation et d’effets indésirables. L’articaïne fait figure d’exception partielle, car sa structure comprenant un groupement ester la rend en grande partie métabolisée dans le plasma par les estérases plasmatiques, ce qui limite sa dépendance vis-à-vis du foie.
Les métabolites inactifs sont ensuite éliminés principalement par voie rénale, ce qui implique une vigilance supplémentaire chez les patients présentant une insuffisance rénale avancée. Dans la pratique quotidienne, une bonne connaissance de cette cinétique permet d’ajuster les doses et d’espacer les injections lors d’interventions longues, en particulier chez les sujets âgés, polymédiqués ou présentant des comorbidités hépatiques. Vous l’aurez compris : l’anesthésie locale n’est pas qu’une simple “piqûre”, c’est un véritable acte pharmacologique réfléchi.
Dosages maximaux sécuritaires selon le poids corporel du patient
Le calcul des doses maximales d’anesthésiques locaux repose sur le poids corporel du patient et la concentration du produit utilisé. Cette approche permet de limiter le risque de toxicité systémique, en particulier lors d’interventions multiples ou d’anesthésies combinées. À titre indicatif, la lidocaïne adrénalinée (2 %) présente une dose maximale généralement admise d’environ 7 mg/kg, tandis que l’articaïne (4 %), très utilisée en odontologie, se situe autour de 7 mg/kg également chez l’adulte en bonne santé.
Pour illustrer ce principe, un adulte de 70 kg pourra recevoir, en conditions standard, jusqu’à 500 mg de lidocaïne adrénalinée, soit l’équivalent d’environ 7 cartouches de 1,8 ml à 2 %. Chez l’enfant, la prudence est renforcée : les doses sont calculées au plus juste, souvent limitées à 4–5 mg/kg, et le nombre de cartouches est soigneusement noté. Une marge de sécurité doit toujours être conservée, en tenant compte d’éventuelles injections répétées au cours de la même séance.
En présence de pathologies hépatiques, cardiaques ou de terrain fragilisé (personne âgée, femme enceinte, patient polymédiqué), la stratégie la plus sûre consiste à réduire les doses maximales autorisées de 20 à 30 %. Le praticien garde en tête qu’en cas de doute, il vaut mieux compléter par une petite injection additionnelle, après quelques minutes, plutôt que de surdoser d’emblée. Cette rigueur dans le calcul posologique fait partie intégrante du déroulement sécurisé d’une intervention dentaire sous anesthésie locale.
Techniques d’injection et approches anatomiques spécialisées
Au-delà de la pharmacologie, la réussite clinique d’une anesthésie locale repose sur la parfaite maîtrise des techniques d’injection et des repères anatomiques. Chaque situation clinique – molaire mandibulaire, incisive maxillaire, chirurgie du palais – impose une approche spécifique pour assurer un blocage efficace du nerf ciblé. Une technique correcte permet non seulement d’obtenir une analgésie optimale, mais aussi de réduire l’inconfort au moment de la piqûre et de limiter les risques de complications locales.
Comprendre comment et où injecter l’anesthésique, c’est un peu comme savoir placer un interrupteur sur un circuit électrique : il faut couper le “courant douloureux” au bon endroit, ni trop loin ni trop près de la structure nerveuse. Dans les lignes qui suivent, nous détaillons les principales techniques utilisées en cabinet dentaire pour endormir précisément les différentes zones de la bouche, tout en garantissant la sécurité du patient.
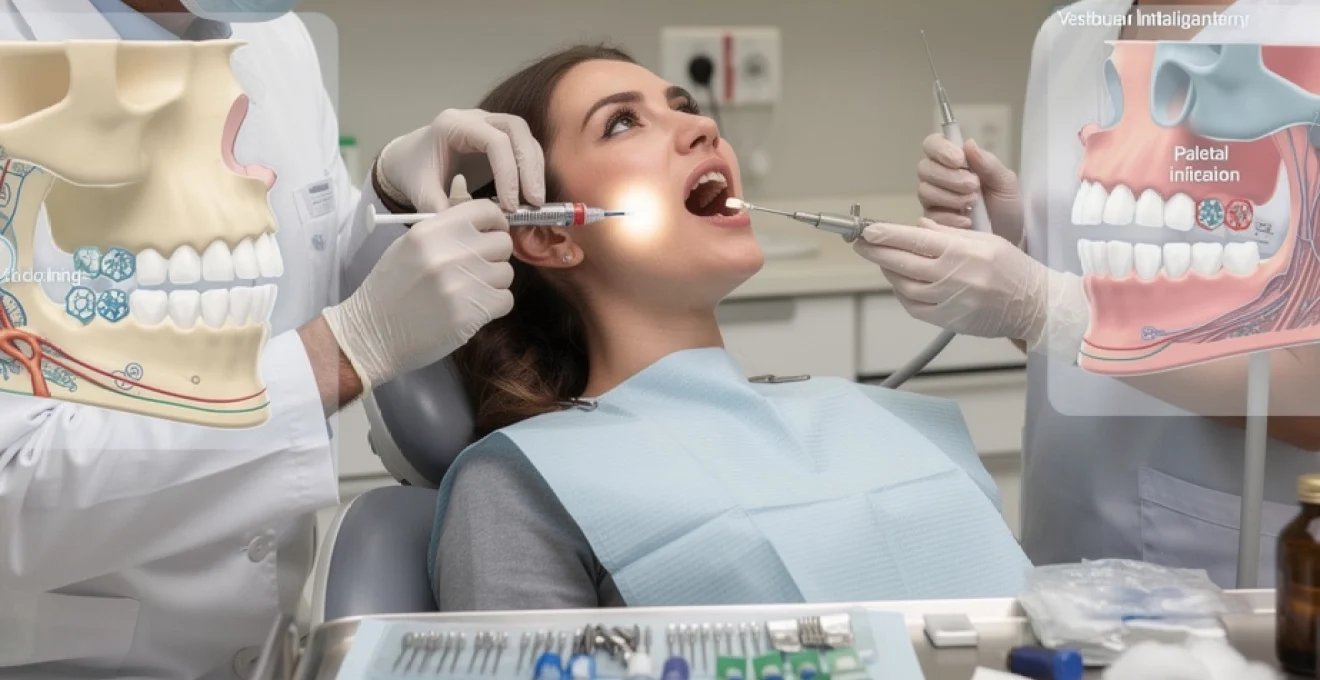
Anesthésie tronculaire du nerf alvéolaire inférieur par technique de halsted
La technique de Halsted constitue la méthode de référence pour réaliser un bloc tronculaire du nerf alvéolaire inférieur, indispensable pour les soins sur les molaires mandibulaires, les prémolaires et parfois les canines. L’objectif est de déposer l’anesthésique au voisinage du foramen mandibulaire, avant l’entrée du nerf dans le canal mandibulaire. Le praticien repère visuellement et au toucher les repères anatomiques : ligne oblique interne, arcade dentaire, plan occlusal et espace rétromolaire.
Après désinfection et application éventuelle d’un gel de surface, l’aiguille longue est introduite du côté controlatéral, à hauteur du plan occlusal des molaires, en direction du foramen. L’avancée se fait progressivement, sur environ 20–25 mm, jusqu’au contact osseux léger, garantissant une orientation correcte. Une aspiration prudente précède toujours l’injection, afin d’éviter une injection intravasculaire au niveau du plexus veineux ptérygoïdien.
L’injection lente (1 à 2 ml sur une minute) permet de limiter l’inconfort, tandis que l’anesthésie complète du territoire (dents, hémi-lèvre inférieure et parfois langue par diffusion) s’installe en 5 à 10 minutes. Vous vous demandez pourquoi cette technique est parfois perçue comme “capricieuse” ? La variabilité anatomique du foramen mandibulaire et des branches nerveuses explique certains échecs partiels, qui peuvent nécessiter un complément par anesthésie intraligamentaire ou infiltrative.
Infiltration vestibulaire et palatine pour les interventions maxillaires
Au maxillaire, la corticale osseuse plus fine permet de privilégier l’anesthésie par infiltration, souvent plus simple et confortable pour le patient. L’infiltration vestibulaire consiste à déposer le produit anesthésique dans la muqueuse au niveau de l’apex de la dent à traiter, en orientant l’aiguille vers l’os sans contact traumatique. Cette technique assure une diffusion rapide vers le plexus apical, bloquant ainsi la sensibilité de la dent et des tissus périapicaux.
Pour les interventions impliquant le palais (extraction de prémolaires, pose d’implants, chirurgie muco-gingivale), une anesthésie palatine complémentaire est nécessaire. L’injection se fait en regard des foramens palatins (grand et petit palatin) ou en regard de la dent concernée, en injectant de très petits volumes sous forte résistance tissulaire. C’est souvent l’injection jugée la plus inconfortable par les patients, car la muqueuse palatine est dense et peu extensible.
Pour rendre l’anesthésie palatine plus tolérable, le praticien peut appliquer une pression digitale ferme en amont du site d’injection, créant un effet de “gate control” qui détourne l’attention de la douleur. Une injection extrêmement lente, associée à un volume minimal, améliore aussi significativement le confort. Au final, une bonne infiltration maxillaire bien réalisée permet de mener la majorité des soins courants sous anesthésie locale, sans recours à des techniques plus invasives.
Bloc du nerf mentonnier pour les procédures mandibulaires antérieures
Le bloc du nerf mentonnier est indiqué pour les soins impliquant la lèvre inférieure, la gencive marginale et parfois les prémolaires mandibulaires, comme la réalisation de sutures, la chirurgie muco-gingivale ou certains actes prothétiques. Le foramen mentonnier se situe généralement entre les apex des prémolaires, légèrement sous le sommet radiculaire, mais sa position peut varier d’un patient à l’autre. Un repérage minutieux par palpation vestibulaire est donc essentiel.
L’aiguille courte est insérée dans le vestibule muqueux en regard du foramen présumé, avec une légère angulation vers l’os. Le praticien peut soit réaliser une infiltration péri-foraminale, soit, dans certains cas, pénétrer très légèrement dans l’ouverture pour une diffusion plus directe autour du nerf. Dans tous les cas, une aspiration préalable reste indispensable pour éviter une injection dans un vaisseau sanguin situé à proximité.
Ce type de bloc entraîne une anesthésie de la lèvre inférieure et de la gencive antérieure, sans anesthésier profondément les dents elles-mêmes, qui peuvent nécessiter une infiltration complémentaire. L’avantage pour le patient ? Un engourdissement limité à la zone vraiment nécessaire, ce qui permet de conserver une meilleure proprioception et facilite la reprise de la parole et de l’alimentation après l’intervention.
Anesthésie intraligamentaire avec seringue à pression contrôlée
L’anesthésie intraligamentaire, également appelée intraseptale ou intraligamentaire pariétale, consiste à injecter l’anesthésique au niveau du ligament parodontal, entre la dent et l’os alvéolaire. Elle est particulièrement utile comme anesthésie complémentaire lorsqu’une anesthésie tronculaire ou infiltrative s’avère incomplète, ou chez les patients pour lesquels on souhaite limiter l’engourdissement des tissus mous (lèvre, joue, langue). L’utilisation d’une seringue spéciale à pression contrôlée facilite le dépôt précis de petits volumes sous haute pression.
L’aiguille fine est insérée dans le sulcus gingivo-dentaire, en maintenant une légère angulation vers l’os. De très faibles quantités (0,2 à 0,3 ml par racine) sont injectées, ce qui entraîne une diffusion rapide de l’anesthésique dans l’os spongieux et le ligament parodontal. L’effet est quasi immédiat, ce qui en fait une technique de choix en cas de douleur résiduelle pendant un soin déjà en cours.
Cette approche est toutefois contre-indiquée sur des dents présentant une parodontite sévère ou une mobilité importante, car l’injection sous pression pourrait aggraver la situation parodontale. Employée avec discernement, l’anesthésie intraligamentaire complète efficacement les autres techniques, tout en minimisant l’extension de la zone anesthésiée. Vous voyez ainsi comment, en combinant plusieurs approches, le dentiste peut adapter au millimètre près l’anesthésie locale à votre intervention dentaire.
Matériel et instrumentation pour l’anesthésie dentaire
La qualité de l’anesthésie locale dépend également du choix du matériel et de l’ergonomie des instruments utilisés. Au cabinet dentaire, le praticien dispose de seringues spécifiques, conçues pour accueillir des cartouches pré-dosées d’anesthésique, assurant une préparation rapide et sécurisée. Les seringues à aspiration automatique permettent de vérifier facilement l’absence de reflux sanguin lors de la traction sur le piston, réduisant ainsi le risque d’injection intravasculaire.
Les aiguilles sont sélectionnées en fonction de la technique à réaliser : aiguilles longues pour les blocs tronculaires (comme le nerf alvéolaire inférieur), aiguilles courtes pour les infiltrations et les injections palatines. Leur diamètre (calibre) est choisi de façon à concilier confort pour le patient et rigidité suffisante pour atteindre la zone cible sans flexion excessive. Contrairement aux idées reçues, une aiguille plus fine n’est pas toujours synonyme de moindre douleur : la technique d’insertion et la lenteur de l’injection jouent un rôle tout aussi important.
Certains cabinets se dotent d’équipements complémentaires, comme les systèmes d’injection électronique à débit contrôlé. Ces dispositifs régulent automatiquement la vitesse d’injection, ce qui réduit significativement l’inconfort et standardise la technique, en particulier pour les injections réputées douloureuses (palatines, intraligamentaires). Des dispositifs de sédation consciente par protoxyde d’azote peuvent également être associés à l’anesthésie locale pour les patients très anxieux, améliorant encore l’expérience globale au fauteuil.
Surveillance physiologique et monitoring peropératoire
Lors d’une intervention dentaire sous anesthésie locale, la surveillance physiologique est généralement simple, mais elle n’en demeure pas moins essentielle pour la sécurité du patient. Dans la majorité des cas, un interrogatoire médical rigoureux et l’observation clinique suffisent : couleur de la peau, expression du visage, présence d’une sudation excessive ou de signes de malaise sont autant d’indices précieux. Le praticien reste attentif à tout changement de comportement, notamment chez les patients anxieux ou porteurs de pathologies cardiovasculaires.
Pour les actes plus longs, les patients fragiles ou lorsqu’une sédation consciente est associée, un monitoring complémentaire peut être mis en place : mesure non invasive de la pression artérielle, de la fréquence cardiaque, voire de la saturation en oxygène (SpO2) par oxymètre de pouls. Ces outils, aujourd’hui largement disponibles en cabinet, permettent une détection précoce d’éventuelles anomalies hémodynamiques et une réaction rapide en cas de problème.
La sécurité ne se limite pas au moment de l’injection : elle englobe toute la période peropératoire, depuis la préparation du patient jusqu’à sa sortie de fauteuil. Un environnement calme, des explications claires et une communication continue (le dentiste vérifie régulièrement que vous ne ressentez aucune douleur) contribuent aussi à la stabilité physiologique. On pourrait comparer cela à un “vol sous contrôle” : même si tout se passe bien, les paramètres sont surveillés en permanence pour anticiper le moindre incident.
Gestion des complications et contre-indications médicales
Bien que l’anesthésie locale dentaire soit un acte très sûr, certaines complications peuvent survenir, allant de la simple réaction vagale à des manifestations plus spécifiques comme les allergies ou les paresthésies. La clé réside dans la prévention : connaissance du dossier médical, repérage des facteurs de risque et respect des recommandations de bonnes pratiques. Lorsque l’on sait à l’avance quels sont les “points sensibles” d’un patient, on peut adapter la technique et le choix des produits pour minimiser les dangers.
La gestion des contre-indications et des situations particulières (traitements anticoagulants, interactions médicamenteuses, terrains allergiques) fait partie intégrante du déroulement d’une intervention dentaire sous anesthésie locale. Dans la grande majorité des cas, il ne s’agit pas de contre-indications absolues, mais de précautions et d’adaptations. Voyons plus en détail quelques scénarios typiques auxquels le praticien peut être confronté.
Réactions allergiques de type I aux anesthésiques locaux
Les allergies véritables aux anesthésiques locaux de type amide sont extrêmement rares, avec une incidence estimée à moins de 1 % des réactions suspectées. Les réactions de type I, médiées par les IgE, se manifestent généralement dans les minutes qui suivent l’injection : urticaire, prurit généralisé, œdème facial ou laryngé, voire choc anaphylactique dans les formes les plus graves. Il est important de distinguer ces réactions allergiques authentiques des effets indésirables non immunologiques (palpitations liées à l’épinéphrine, malaise vagal, anxiété).
En présence d’antécédents évocateurs (réaction cutanée sévère, détresse respiratoire après une anesthésie locale antérieure), le dentiste oriente le patient vers un allergologue pour un bilan spécifique, incluant tests cutanés et éventuellement tests de provocation. En cas d’allergie confirmée à une molécule donnée, des alternatives peuvent être envisagées, comme l’utilisation d’un autre anesthésique amide ou, dans de très rares cas, d’une anesthésie générale en milieu hospitalier.
Au cabinet, l’équipe est formée à la prise en charge des réactions aiguës : mise en position adaptée, appel des secours, administration d’adrénaline intramusculaire en cas de choc anaphylactique, oxygénothérapie si nécessaire. La présence d’une trousse d’urgence à jour et d’un protocole clairement affiché fait partie des exigences de sécurité. Même si ces situations restent exceptionnelles, le simple fait de savoir qu’elles sont anticipées rassure de nombreux patients.
Interactions médicamenteuses avec les antidépresseurs tricycliques
Les antidépresseurs tricycliques (amitriptyline, imipramine, etc.) peuvent interagir avec l’épinéphrine contenue dans certaines solutions anesthésiques locales. Ces médicaments inhibent la recapture des catécholamines, ce qui peut potentialiser les effets cardiovasculaires du vasoconstricteur : élévation de la tension artérielle, tachycardie, palpitations. Le risque reste modéré aux doses usuelles en odontologie, mais une vigilance accrue s’impose, surtout chez les patients présentant déjà des troubles cardiaques.
Face à un patient traité par antidépresseur tricyclique, le dentiste privilégiera des solutions faiblement dosées en épinéphrine (par exemple 1:200 000) et limitera le nombre total de cartouches utilisées. L’injection lente et fractionnée, avec aspiration systématique, réduit encore le risque d’augmentation brutale de la concentration plasmatique d’épinéphrine. Dans certains cas particuliers, une solution sans vasoconstricteur peut être envisagée, au prix d’une durée d’action plus courte.
La communication avec le médecin prescripteur (médecin traitant ou psychiatre) est souvent utile pour évaluer le risque global et ajuster si besoin la prise médicamenteuse autour de l’intervention. Vous êtes sous traitement chronique ? N’hésitez jamais à apporter votre ordonnance ou la liste de vos médicaments lors de la consultation : c’est un réflexe simple qui permet au praticien d’adapter en toute sécurité l’anesthésie locale à votre situation.
Précautions chez les patients sous anticoagulants oraux directs
Les anticoagulants oraux directs (AOD) – apixaban, rivaroxaban, dabigatran, entre autres – sont de plus en plus prescrits pour la prévention des accidents thromboemboliques. Chez ces patients, le principal enjeu lors d’une anesthésie dentaire est le risque hémorragique, notamment lors d’injections profondes (blocs tronculaires) ou d’actes chirurgicaux (extractions, lambeaux). Contrairement aux traitements par antivitamines K, les AOD ne nécessitent généralement pas de modification systématique avant les gestes dentaires courants, mais des précautions locales renforcées sont de mise.
Le dentiste privilégiera des techniques d’anesthésie moins invasives lorsque c’est possible, comme l’infiltration plutôt que le bloc tronculaire, afin de réduire le risque d’hématome profond. L’aspiration rigoureuse avant injection est indispensable, et les volumes injectés sont ajustés au strict nécessaire. En cas d’acte chirurgical, des moyens hémostatiques locaux (compressions prolongées, sutures, éponges hémostatiques) sont utilisés de manière systématique.
Les recommandations actuelles invitent à ne pas interrompre un traitement anticoagulant sans avis spécialisé, car le risque thromboembolique peut dépasser le bénéfice espéré en termes de réduction du risque hémorragique. Là encore, la coordination entre chirurgien-dentiste, cardiologue et médecin traitant est un gage de sécurité. Grâce à ces mesures, la majorité des interventions dentaires sous anesthésie locale peuvent être réalisées sans complication majeure chez les patients sous AOD.
Prise en charge des paresthésies post-anesthésiques du nerf lingual
Les paresthésies post-anesthésiques, en particulier celles touchant le nerf lingual ou le nerf alvéolaire inférieur, représentent une complication rare mais anxiogène pour le patient. Elles se manifestent par une sensation d’engourdissement, de fourmillements, voire de brûlure sur la langue ou la lèvre, qui persiste au-delà de la durée normale de l’anesthésie (plusieurs jours, voire semaines). Dans la plupart des cas, il s’agit de lésions neurapraxiques réversibles, liées à un traumatisme mécanique ou chimique du nerf lors de l’injection.
Dès que le patient signale une persistance anormale de l’anesthésie locale, un examen clinique détaillé est réalisé pour cartographier le territoire atteint et rechercher d’éventuels signes associés (douleur, altération du goût, gêne à la mastication). Une information claire et rassurante est essentielle : dans la grande majorité des cas, la récupération est progressive et complète en quelques semaines à quelques mois. Des traitements adjuvants (vitamines du groupe B, antalgiques, parfois anti-neuropathiques) peuvent être proposés pour améliorer le confort.
Les formes sévères ou persistantes au-delà de 6 mois justifient un avis spécialisé en chirurgie orale ou en neurologie. Sur le plan préventif, une maîtrise parfaite de la trajectoire de l’aiguille lors des blocs tronculaires, l’utilisation d’aiguilles adaptées et l’injection sans pression excessive réduisent considérablement la probabilité de ces complications. On peut comparer le nerf à un câble fragile : s’il est simplement “compressé”, il récupère ; s’il est sectionné, la lésion est plus difficile à réparer, d’où l’importance d’une gestuelle douce et contrôlée.
Protocoles post-anesthésiques et récupération sensorielle
Une fois l’intervention terminée, commence la phase post-anesthésique, durant laquelle le patient récupère progressivement ses sensations. Selon le type d’anesthésique utilisé, la zone traitée peut rester engourdie entre 1 et 3 heures, parfois un peu plus pour les blocs tronculaires mandibulaires. Pendant cette période, il est fréquent d’avoir l’impression que la lèvre ou la joue est “gonflée” ou déformée, alors que l’aspect extérieur reste parfaitement normal. Expliquer ces sensations à l’avance permet d’éviter bien des inquiétudes inutiles.
Les consignes données au fauteuil jouent un rôle clé dans la prévention des accidents domestiques post-intervention. Le patient est invité à éviter les boissons et aliments chauds tant que l’engourdissement persiste, afin de ne pas se brûler sans s’en rendre compte. De même, il est conseillé de ne pas mâcher du côté anesthésié pour limiter le risque de morsure accidentelle de la lèvre, de la joue ou de la langue, particulièrement chez l’enfant. Dans certains cas, une alimentation molle et tiède est recommandée pour les premières heures.
Sur le plan sensoriel, le retour à la normale se fait de manière progressive : la sensation de “lourdeur” disparaît, la mobilité de la langue et de la lèvre revient, puis la sensibilité fine (toucher, température) se rétablit. Si une douleur post-opératoire est attendue (extraction, chirurgie), un schéma antalgique préventif est souvent prescrit, à débuter avant la fin complète de l’anesthésie locale, afin d’éviter le “rebond douloureux”. Vous vous demandez quand consulter à nouveau ? Toute anesthésie qui persiste au-delà de 6–8 heures, ou toute sensation anormale (douleur électrique, brûlure intense) doit être signalée au praticien.
Enfin, le suivi post-anesthésique inclut aussi un volet psychologique : une expérience d’intervention dentaire sous anesthésie locale bien vécue, sans douleur et avec une bonne communication, contribue à diminuer l’anxiété pour les rendez-vous futurs. À l’inverse, une mauvaise expérience non expliquée peut renforcer la phobie du dentiste et retarder la prise en charge de soins ultérieurs. C’est pourquoi chaque séance est l’occasion, pour l’équipe soignante, de renforcer la relation de confiance, en expliquant ce qui a été fait, ce que le patient peut ressentir et quand il retrouvera une sensibilité parfaitement normale.