# Le blanchiment dentaire : techniques, résultats et précautions
L’éclaircissement dentaire est devenu l’une des interventions esthétiques les plus demandées en odontologie moderne. Chaque année, des millions de personnes cherchent à retrouver un sourire lumineux, souvent terni par des habitudes alimentaires, le tabagisme ou simplement le passage du temps. Cette quête d’une dentition plus blanche reflète non seulement des préoccupations esthétiques, mais aussi une recherche de confiance en soi et de bien-être. Cependant, derrière l’apparente simplicité de cette procédure se cachent des mécanismes biologiques complexes, des protocoles cliniques rigoureux et des considérations de sécurité essentielles. Comprendre les différentes approches du blanchiment dentaire, leurs indications et leurs limites devient crucial pour quiconque envisage ce traitement. Les avancées technologiques ont considérablement enrichi l’arsenal thérapeutique disponible, offrant désormais des solutions adaptées à chaque situation clinique spécifique.
Mécanismes biologiques de la décoloration dentaire et chromogènes responsables
La compréhension des processus de coloration dentaire constitue le fondement d’une stratégie de blanchiment efficace. L’émail dentaire, bien que constituant le tissu le plus minéralisé du corps humain, présente une structure microporeuse qui permet l’infiltration progressive de molécules chromogènes. Ces substances colorantes se déposent initialement en surface avant de pénétrer plus profondément dans les prismes d’émail et éventuellement jusqu’à la jonction amélo-dentinaire.
Les chromogènes extrinsèques proviennent principalement de l’alimentation quotidienne. Le café contient des tannins et des polyphénols qui adhèrent tenacement à la pellicule acquise recouvrant l’émail. Le thé, particulièrement le thé noir, présente une concentration encore plus élevée de ces composés colorants. Le vin rouge combine tanins, anthocyanes et acides qui non seulement colorent les dents mais contribuent également à l’érosion superficielle de l’émail, facilitant l’ancrage des pigments. Les épices comme le curcuma ou le curry, les fruits rouges riches en anthocyanidines, et même certaines boissons gazeuses acides participent à ce processus de coloration progressive.
Le tabagisme représente l’un des facteurs de décoloration les plus préjudiciables. La nicotine, initialement incolore, s’oxyde au contact de l’oxygène pour produire une coloration jaunâtre caractéristique. Le goudron, quant à lui, génère des dépôts brunâtres particulièrement tenaces qui s’incrustent dans les anfractuosités de l’émail. Ces colorations liées au tabac présentent une résistance notable aux techniques de blanchiment conventionnelles, nécessitant souvent des protocoles prolongés ou des concentrations plus élevées en agents oxydants.
Les chromogènes intrinsèques relèvent de mécanismes différents. Le vieillissement physiologique s’accompagne d’une diminution progressive de l’épaisseur d’émail par usure occlusale et attrition, laissant transparaître la dentine sous-jacente naturellement plus jaune. Simultanément, la dentine elle-même s’épaissit et se minéralise davantage, accentuant sa teinte orangée. Certaines expositions médicamenteuses, particulièrement la prise de tétracyclines pendant la période de formation dentaire, induisent des colorations grises ou brunâtres extrêmement difficiles à traiter. La fluorose dentaire, résultant
d’anomalies d’apport en fluor pendant l’enfance, se manifeste par des taches blanchâtres, brunâtres ou des stries opaques qui répondent partiellement seulement au blanchiment dentaire.
À ces causes s’ajoutent les modifications internes liées aux traumatismes ou aux traitements endodontiques. Une dent dévitalisée, par exemple, peut progressivement prendre une teinte grisâtre ou brunâtre en raison de la dégradation des pigments sanguins emprisonnés dans la chambre pulpaire. Dans ces situations, un simple blanchiment externe de l’émail se révèle souvent insuffisant et nécessite des approches spécifiques, comme le blanchiment interne. Comprendre précisément la nature des chromogènes en cause, leur localisation et la profondeur d’atteinte permet au praticien de choisir la technique de blanchiment dentaire la plus adaptée et de fixer des attentes réalistes quant au résultat.
Techniques de blanchiment dentaire en cabinet : peroxyde d’hydrogène et lampes LED
Le blanchiment dentaire en cabinet repose principalement sur l’utilisation contrôlée de peroxyde d’hydrogène à forte concentration, parfois associé à une activation lumineuse. Ce protocole, réalisé exclusivement par un chirurgien-dentiste, permet d’obtenir un éclaircissement rapide et significatif en une ou deux séances. Il s’adresse en priorité aux patients recherchant un résultat visible immédiatement, par exemple avant un événement particulier, ou présentant des colorations marquées résistantes aux méthodes plus douces. La combinaison entre un gel concentré et une lampe LED ou UV permet d’accélérer la réaction d’oxydation des pigments, tout en encadrant rigoureusement les risques de sensibilité ou d’irritation.
Protocole de blanchiment au fauteuil avec gel à 35% de peroxyde d’hydrogène
Dans sa version la plus intensive, le blanchiment au fauteuil utilise traditionnellement des gels contenant jusqu’à 35 % de peroxyde d’hydrogène. En pratique clinique actuelle en Europe, ces concentrations ont été revues à la baisse pour se conformer aux réglementations, mais la description du protocole demeure pertinente pour comprendre le principe. Le traitement débute systématiquement par un détartrage et un polissage minutieux afin d’éliminer la plaque, le tartre et les taches superficielles qui freineraient l’action du produit. Le praticien isole ensuite soigneusement les tissus mous à l’aide d’écarteurs, de rouleaux de coton et d’une digue liquide photopolymérisable qui protège les gencives de toute projection de gel blanchissant.
Une fois la cavité buccale préparée, une fine couche de gel à base de peroxyde d’hydrogène est appliquée sur les faces vestibulaires des dents à traiter, généralement du secteur prémolaire à prémolaire. La durée d’exposition varie de 10 à 20 minutes par cycle, avec un enchaînement de deux à quatre cycles au cours de la même séance selon la sensibilité du patient et la teinte visée. Entre chaque application, le gel est aspiré puis rincé abondamment pour limiter les risques d’irritation. L’effet d’éclaircissement dentaire est souvent visible dès la fin de la séance, avec un gain moyen de 3 à 8 teintes sur les échelles standardisées.
Ce type de protocole de blanchiment au fauteuil requiert un contrôle rigoureux des contre-indications et des paramètres d’application. Le chirurgien-dentiste évalue en amont l’étanchéité des restaurations, l’absence de caries et l’état parodontal, car un gel à 35 % mal maîtrisé peut pénétrer à travers une fissure ou une marge prothétique défectueuse et provoquer des douleurs aiguës. De plus, les attentes du patient doivent être clarifiées : même avec un agent très concentré, il n’est pas possible de transformer une dent intrinsèquement grisâtre en « blanc lavabo » sans recourir à des facettes ou à des couronnes céramiques.
Activation photochimique par lampe LED ou UV zoom WhiteSpeed
Pour intensifier et accélérer la réaction d’oxydation des pigments, de nombreux cabinets ont recours à une lampe LED ou UV de type Zoom WhiteSpeed. Cette technologie émet une lumière dans une longueur d’onde spécifique, généralement dans le bleu, qui stimule les molécules de peroxyde et favorise la libération de radicaux libres. On peut comparer ce mécanisme à une cuisson « assistée » où la lumière jouerait le rôle d’un four à chaleur tournante, homogénéisant et amplifiant l’action du gel blanchissant sur l’ensemble de la surface dentaire exposée.
Concrètement, après application du gel sur les dents, la tête de la lampe Zoom WhiteSpeed est positionnée à quelques centimètres de l’arcade à traiter. Le dispositif délivre des cycles lumineux de 15 minutes, souvent répétés trois à quatre fois au cours de la séance. Certains appareils permettent de moduler l’intensité lumineuse en fonction de la sensibilité ressentie par le patient. Des études cliniques montrent que cette activation photochimique peut réduire le temps total de traitement tout en augmentant légèrement le degré d’éclaircissement, à condition que l’épaisseur de gel et la distance de la lampe soient correctement calibrées.
Il est important de souligner que la lampe LED ne « blanchit » pas la dent par elle-même : elle agit comme un catalyseur, optimisant la décomposition du peroxyde d’hydrogène. L’efficacité globale dépend donc toujours de la concentration du gel, du temps d’exposition et de la qualité de l’isolation gingivale. En cabinet, nous expliquons systématiquement au patient que cette technologie représente un plus, mais ne remplace pas les bonnes indications cliniques ni les précautions de sécurité incontournables.
Technique de blanchiment laser biolase epic X pour taches tenaces
Pour les colorations particulièrement tenaces, comme certaines taches liées aux tétracyclines ou aux traumatismes anciens, une technique de blanchiment laser peut être envisagée. Des systèmes comme le Biolase Epic X utilisent un laser diode dont l’énergie est absorbée par des chromophores spécifiques intégrés au gel blanchissant. Cette absorption se traduit par une élévation très localisée de la température, qui accélère la libération des radicaux oxygénés et intensifie l’effet de blanchiment dentaire sur des pigments profondément ancrés.
La procédure avec Biolase Epic X suit un schéma proche du blanchiment au fauteuil classique : isolation rigoureuse des tissus mous, application d’un gel contenant à la fois peroxyde d’hydrogène et photosensibilisateurs, puis activation par balayage laser sur chaque segment dentaire. Chaque zone est exposée quelques dizaines de secondes, ce qui limite l’échauffement global et le risque de lésion pulpaire. Ce protocole est souvent réservé aux cas complexes ou aux patients ayant déjà expérimenté des techniques moins intensives sans obtenir le résultat souhaité.
Si le terme « laser » peut impressionner, les études disponibles indiquent que, utilisé dans un cadre strictement contrôlé, le blanchiment au laser ne présente pas plus de risques qu’un traitement LED bien conduit. Cependant, son coût d’équipement et de séance reste plus élevé, ce qui explique que certains praticiens le réservent à des indications ciblées. Là encore, un bilan initial complet, comprenant radiographies et photographie de la teinte, permet de décider si cette approche plus technologique est réellement justifiée pour votre situation.
Désensibilisation au nitrate de potassium post-traitement professionnel
L’un des principaux effets secondaires du blanchiment dentaire en cabinet reste l’hypersensibilité transitoire. Jusqu’à 60 % des patients rapportent des élancements au froid ou des douleurs spontanées dans les 24 à 48 heures suivant la séance, surtout après l’utilisation de gels concentrés ou de lampes d’activation. Pour limiter ce phénomène, les praticiens ont recours à des agents désensibilisants, dont le plus étudié est le nitrate de potassium, souvent associé au fluorure de sodium dans des gels ou des vernis spécifiques.
Le nitrate de potassium agit en pénétrant les tubuli dentinaires et en augmentant le seuil d’excitabilité des fibres nerveuses pulpaires. En d’autres termes, il « calme » la réponse douloureuse sans altérer l’effet de blanchiment déjà obtenu. En pratique, un gel désensibilisant peut être appliqué immédiatement après le rinçage final du produit éclaircissant, au fauteuil, puis prescrit sous forme de dentifrice ou de gel à utiliser à domicile pendant quelques jours. Certains protocoles prévoient même une phase de préconditionnement, avec l’utilisation d’un dentifrice au nitrate de potassium deux semaines avant la séance pour réduire d’emblée le risque de sensibilité.
Pour vous, en tant que patient, l’intégration de cette étape de désensibilisation se traduit par un confort nettement amélioré et une meilleure tolérance globale du traitement. Il reste toutefois normal de ressentir une sensibilité légère et fugace, comparable à un « pic électrique » occasionnel, dans les jours qui suivent. Si la douleur devient intense ou persistante, un contrôle clinique s’impose pour vérifier l’absence de fissure, de carie ou de lésion pulpaires préexistantes révélées par le blanchiment.
Solutions de blanchiment ambulatoire : gouttières thermoformées et peroxyde de carbamide
En complément des séances au fauteuil, ou comme alternative plus douce, le blanchiment ambulatoire repose sur l’utilisation de gouttières thermoformées associées à un gel à base de peroxyde de carbamide. Cette approche, réalisée sous la supervision du chirurgien-dentiste mais appliquée à domicile par le patient, permet un éclaircissement progressif et contrôlé. Elle est souvent considérée comme la technique de référence pour un blanchiment dentaire durable, car l’exposition répétée à faible concentration favorise une diffusion homogène du produit dans l’émail et la dentine.
Fabrication de gouttières individualisées sur empreintes dentaires
La qualité des gouttières joue un rôle déterminant dans l’efficacité et la sécurité du blanchiment ambulatoire. Le praticien commence par réaliser des empreintes de vos arcades, soit à l’aide de matériaux élastomères traditionnels, soit via un scanner intra-oral numérique. Ces modèles servent ensuite à thermoformer une plaque de résine transparente qui épouse précisément la morphologie de vos dents, y compris les moindres reliefs cuspidien et collets.
Sur ces gouttières individualisées, le dentiste peut aménager de petites cavités de rétention pour le gel blanchissant, de façon à limiter les débordements vers les gencives. L’ajustage est vérifié en bouche : la gouttière doit être stable, confortable et ne pas provoquer de points de pression. Cette précision d’adaptation représente un atout majeur par rapport aux kits du commerce préformés, souvent trop larges ou trop courts, qui favorisent les irritations gingivales et une répartition inégale du produit.
Une fois la fabrication terminée, le praticien vous remet vos gouttières accompagnées de seringues de gel au peroxyde de carbamide et de consignes détaillées. Une démonstration pratique est généralement réalisée au fauteuil, afin de vous montrer la quantité de gel à déposer (un simple « grain de riz » par dent suffit) et la manière correcte d’insérer et de retirer la gouttière sans perdre de produit. Cette phase pédagogique est essentielle pour garantir un usage sûr et reproductible à domicile.
Concentration optimale en peroxyde de carbamide : 10% à 22%
Le peroxyde de carbamide est le dérivé le plus couramment utilisé pour le blanchiment ambulatoire. Il se décompose progressivement en peroxyde d’hydrogène et en urée, offrant une libération plus lente et mieux tolérée de l’agent oxydant. Les concentrations disponibles en cabinet varient en général de 10 % à 22 %, ce qui correspond approximativement à 3 % à 7,5 % de peroxyde d’hydrogène actif. Le choix du pourcentage dépend de la teinte initiale, de la sensibilité dentaire et du délai souhaité pour observer les premiers résultats.
Une concentration de 10 % de peroxyde de carbamide constitue souvent le point de départ idéal pour les patients présentant une sensibilité préexistante ou une dentine fine. Le traitement sera un peu plus long, mais mieux toléré. À l’inverse, des gels à 16 % ou 22 % peuvent être proposés aux personnes en bonne santé bucco-dentaire, acceptant de possibles épisodes de sensibilité transitoire en échange d’un éclaircissement plus rapide. Le dentiste peut d’ailleurs adapter la concentration en cours de traitement, en fonction de votre retour et de l’évolution de la teinte.
Contrairement aux produits de blanchiment en vente libre, strictement limités à 0,1 % de peroxyde d’hydrogène, ces gels professionnels bénéficient d’une efficacité clinique démontrée dans de nombreuses études. Toutefois, leur utilisation requiert un suivi régulier : des rendez-vous de contrôle permettent d’ajuster la durée d’application, d’identifier d’éventuels signes de surtraitement (déshydratation de l’émail, irritations), et de vous conseiller sur l’hygiène et les aliments à privilégier pendant cette période.
Protocole d’application nocturne versus diurne sur 14 jours
Deux grands schémas d’utilisation coexistent pour le blanchiment ambulatoire : l’application nocturne prolongée et le protocole diurne de courte durée. Dans le premier cas, le patient porte ses gouttières chargées de gel à faible concentration (souvent 10 % de peroxyde de carbamide) pendant toute la nuit, soit 6 à 8 heures d’affilée. Cette exposition prolongée mais douce favorise une pénétration progressive du produit dans les tissus dentaires et convient bien aux personnes disposant de peu de temps libre en journée.
Le protocole diurne repose, lui, sur des concentrations légèrement plus élevées (par exemple 16 % ou 22 %) appliquées pendant des sessions de 1 à 2 heures, une ou deux fois par jour. Il intéresse les patients qui préfèrent contrôler l’usage du produit en restant réveillés, ou qui ne supportent pas la présence d’une gouttière pendant le sommeil. Dans les deux cas, la durée totale du traitement est généralement de 10 à 14 jours, avec une première évaluation intermédiaire au bout d’une semaine.
Quel protocole choisir ? La décision se fait en concertation avec le dentiste, en tenant compte de votre rythme de vie, de vos habitudes alimentaires et de votre sensibilité. Certains patients commencent par un schéma nocturne puis passent en diurne pour « finir » l’éclaircissement de manière plus ciblée. Il est essentiel de respecter la durée et la fréquence d’application recommandées : multiplier les sessions ou prolonger le traitement au-delà des indications ne rend pas les dents « plus blanches » mais augmente surtout le risque d’hypersensibilité et de déminéralisation superficielle.
Kits de blanchiment opalescence et philips zoom DayWhite : analyse comparative
Parmi les solutions ambulatoires supervisées les plus répandues, les gammes Opalescence et Philips Zoom DayWhite occupent une place de choix. Opalescence propose plusieurs concentrations de peroxyde de carbamide (10 %, 15 %, 20 %) et des formulations enrichies en fluor et en nitrate de potassium pour limiter la sensibilité. Les gels se présentent sous forme visqueuse, ce qui réduit les écoulements vers les gencives et maintient le produit en place dans les gouttières sur une longue durée, un atout pour les protocoles nocturnes.
Philips Zoom DayWhite, de son côté, mise davantage sur des protocoles diurnes courts avec du peroxyde d’hydrogène (par exemple 6 % ou 9,5 %), à porter de 30 minutes à 2 heures selon la concentration. Certains kits intègrent également du nitrate de potassium et du fluorure pour améliorer le confort. La texture plus fluide de ces gels facilite leur étalement homogène, mais nécessite une bonne maîtrise du dosage pour éviter les débordements. Dans les deux cas, l’utilisation se fait toujours avec des gouttières sur mesure, fournies par le dentiste, ce qui distingue ces dispositifs des kits standard vendus en ligne.
D’un point de vue clinique, les études comparatives montrent des résultats d’éclaircissement similaires entre Opalescence et Zoom DayWhite, à concentration et durée de traitement équivalentes. Le choix se fait souvent sur des critères de préférence personnelle (goût, viscosité, durée de port) et sur l’expérience du praticien avec telle ou telle marque. L’essentiel, pour vous, est de bénéficier d’un accompagnement personnalisé : c’est ce suivi qui permet d’optimiser les résultats, quel que soit le nom commercial du kit utilisé.
Techniques alternatives : strips blanchissants et dentifrice abrasif au charbon actif
En marge des techniques professionnelles, de nombreuses solutions dites « alternatives » séduisent par leur accessibilité et leur promesse de blanchiment dentaire rapide. Les strips blanchissants, ces fines bandes adhésives imprégnées de gel, et les dentifrices au charbon actif figurent parmi les plus populaires. Ils peuvent constituer un appoint pour entretenir des résultats obtenus en cabinet, mais présentent des limites importantes lorsqu’ils sont utilisés comme seul moyen d’éclaircissement.
Les strips blanchissants s’appliquent directement sur la surface des dents, généralement 30 minutes par jour pendant une à deux semaines. Ils contiennent une faible concentration de peroxyde d’hydrogène ou de carbamide, ce qui les rend moins efficaces que les gels prescrits par un dentiste. De plus, l’absence de dispositif sur mesure se traduit souvent par une adaptation imparfaite : certaines zones ne sont pas couvertes, tandis que d’autres reçoivent trop de produit, avec un risque d’irritation gingivale. Vous avez peut-être déjà vu des photos « avant/après » spectaculaires en ligne ; en pratique, les études montrent plutôt un éclaircissement modéré et parfois inhomogène.
Quant aux dentifrices au charbon actif, ils revendiquent un effet « blanchissant » en se basant sur un principe principalement abrasif et adsorbant. Les particules de charbon polissent la surface de l’émail et retiennent certains pigments, ce qui peut créer une impression de dents plus claires à court terme, un peu comme si l’on frottait une tache sur un mur peint. Cependant, une utilisation trop fréquente ou trop vigoureuse risque de rayer l’émail, d’exposer la dentine et, paradoxalement, de favoriser le jaunissement à long terme. De plus, ces produits n’agissent pas sur les colorations internes, ce qui limite considérablement leur portée.
Dans une perspective de santé bucco-dentaire, ces techniques alternatives doivent donc être envisagées avec prudence. Elles peuvent être intégrées, de façon ponctuelle, dans une routine d’entretien (par exemple un strip avant une occasion spéciale, ou un dentifrice au charbon une fois par semaine maximum), mais ne sauraient remplacer un bilan chez le dentiste ni un véritable traitement d’éclaircissement encadré. Si vous envisagez de les utiliser, il est vivement recommandé d’en parler d’abord à votre praticien, qui pourra vérifier l’absence de contre-indications et vous orienter vers les options les plus sûres.
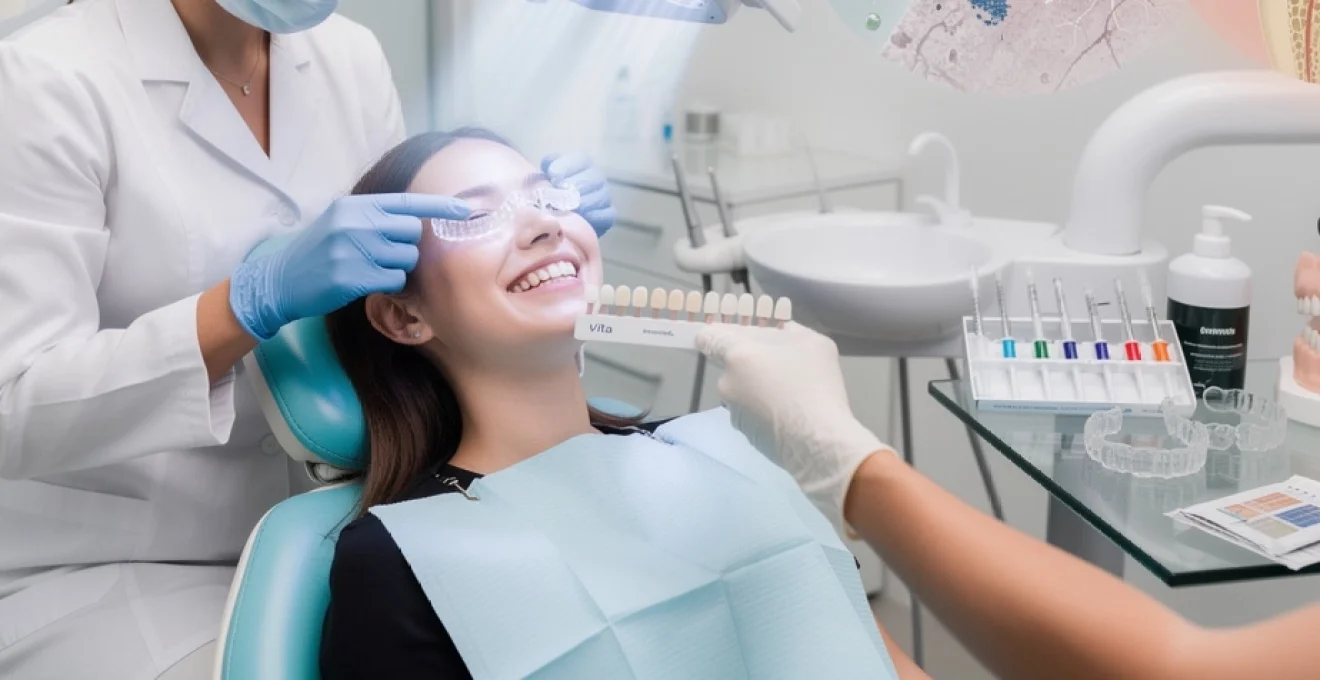
Évaluation clinique des résultats : échelle de teinte vita et spectrophotométrie
Évaluer objectivement les résultats d’un blanchiment dentaire est indispensable, tant pour le praticien que pour le patient. Sans mesure standardisée, la perception de la blancheur reste très subjective et influencée par l’éclairage, le maquillage ou même l’humeur du moment. C’est pourquoi les chirurgiens-dentistes s’appuient sur des outils validés, comme l’échelle de teinte Vita et la spectrophotométrie, pour quantifier l’éclaircissement obtenu et comparer les techniques entre elles dans les études scientifiques.
Mesure objective avec l’échelle vita classical A1-D4
L’échelle Vita Classical A1-D4 est probablement le référentiel le plus connu en matière d’évaluation de la teinte dentaire. Elle se compose de 16 pastilles céramiques organisées en quatre groupes (A, B, C, D) correspondant à des nuances dominantes (rouge-brun, rouge-jaune, gris, rouge-gris) et classées de la teinte la plus claire (A1) à la plus foncée (C4). Avant tout traitement de blanchiment, le praticien compare vos dents à ces pastilles, dans un éclairage neutre, et note la teinte de référence sur votre dossier.
Après la fin du protocole, une nouvelle comparaison est réalisée dans les mêmes conditions, permettant de quantifier le gain en « pas de teinte ». Un éclaircissement de 3 à 5 nuances est généralement considéré comme un très bon résultat pour un blanchiment ambulatoire, tandis que les protocoles au fauteuil peuvent parfois atteindre 8 nuances sur certains patients. Cet outil simple offre un langage commun entre praticiens et permet, par exemple, de décider s’il est nécessaire de reprendre une restauration esthétique (facette ou composite) devenue trop foncée par contraste.
Il faut néanmoins garder à l’esprit que l’échelle Vita mesure une teinte globale et ne tient pas compte de micro-variations locales (taches blanches, zones plus translucides). De plus, la perception visuelle peut varier d’un observateur à l’autre. C’est là que les dispositifs de mesure électronique, comme les spectrophotomètres dentaires, apportent une précision supplémentaire.
Quantification chromatique par spectrophotomètre VITA easyshade
Le spectrophotomètre VITA Easyshade est un appareil portable capable de mesurer objectivement la couleur d’une dent en termes de luminosité, de saturation et de teinte, selon les systèmes colorimétriques internationaux (L*a*b* notamment). Placé perpendiculairement à la surface d’une dent, il enregistre la lumière réfléchie et la compare à une base de données de teintes standardisées, fournissant ainsi un code précis et reproductible. Cette approche s’apparente à l’utilisation d’un colorimètre en peinture pour retrouver une référence exacte.
Dans le contexte du blanchiment dentaire, le VITA Easyshade permet de documenter de manière très fine les changements de teinte avant, pendant et après le traitement. Les valeurs L (luminosité) augmentent généralement, signe d’un éclaircissement, tandis que les coordonnées a et b, liées aux dominantes rouge et jaune, tendent à diminuer. Ces mesures chiffrées sont particulièrement utiles dans les études cliniques comparant différentes concentrations de peroxyde, différents temps d’exposition ou différentes technologies d’activation (LED, laser, etc.).
Pour vous, patient, l’intérêt de cette quantification chromatique réside surtout dans la transparence et la traçabilité des résultats. Plutôt que de se fier uniquement à un « avant/après » photographique potentiellement influencé par la luminosité, le praticien peut vous montrer noir sur blanc l’évolution des valeurs mesurées. Cela permet aussi d’ajuster plus finement les retouches ultérieures, en ciblant par exemple une légère amélioration de la luminosité sans chercher à modifier la teinte de base.
Durabilité des résultats : maintien de 18 à 36 mois selon les études
Une question revient souvent en consultation : « Combien de temps mon blanchiment va-t-il durer ? » Les données de la littérature indiquent qu’en moyenne, les résultats se maintiennent de 18 à 36 mois, avec une légère tendance à la recoloration progressive au fil du temps. Cette durée dépend de nombreux facteurs : habitudes alimentaires (consommation de café, thé, vin rouge), tabagisme, hygiène bucco-dentaire, mais aussi caractéristique intrinsèque de l’émail et de la dentine propres à chaque individu.
Les études comparant blanchiment au fauteuil et blanchiment ambulatoire montrent des profils de stabilité relativement comparables, à condition que les protocoles aient été correctement suivis. Les méthodes ambulatoires présentent parfois une meilleure tenue dans le temps, probablement en raison de l’exposition répétée à faible dose, qui favorise une diffusion plus homogène du peroxyde dans la structure dentaire. Des retouches ponctuelles, sur une ou deux nuits de gouttière, peuvent être réalisées tous les 12 à 18 mois pour raviver la blancheur sans repartir sur un traitement complet.
En pratique, nous conseillons fréquemment ce que l’on pourrait appeler une « maintenance éclaircissante », intégrée à votre routine de soins : brossage minutieux, limitation des colorants, visites régulières et, si besoin, une recharge de gel prescrite par le dentiste. Cette approche permet de prolonger les effets du blanchiment tout en préservant l’intégrité de l’émail, évitant ainsi la tentation de multiplier les séances intensives à court intervalle, qui exposeraient à un risque accru de sensibilité et de déminéralisation.
Contre-indications et effets secondaires : hypersensibilité dentinaire et érosion amélaire
Si le blanchiment dentaire est globalement sûr lorsqu’il est réalisé sous contrôle professionnel, il n’est pas dénué de risques. L’hypersensibilité dentinaire, les irritations gingivales et, dans de rares cas, des atteintes pulpaires ou une érosion de l’émail peuvent survenir. D’où l’importance de respecter les contre-indications, d’adapter les concentrations et de ne jamais entreprendre un éclaircissement sans examen bucco-dentaire complet. Comme pour tout traitement, l’objectif n’est pas d’obtenir des dents « parfaitement blanches » à n’importe quel prix, mais de trouver le meilleur compromis entre esthétique et santé à long terme.
Sensibilité transitoire aux tubuli dentinaires exposés
L’hypersensibilité est l’effet secondaire le plus fréquemment rapporté lors d’un blanchiment dentaire. Elle se manifeste par des douleurs brèves, aiguës, déclenchées par le froid, le chaud ou un simple courant d’air, et touche plus volontiers les collets exposés ou les zones où l’émail est aminci. Sur le plan biologique, l’application de peroxyde augmente momentanément la perméabilité de l’émail et favorise la diffusion du produit jusque dans la dentine, où il stimule les tubuli et, par ricochet, les fibres nerveuses pulpaires.
La bonne nouvelle est que cette sensibilité est généralement transitoire, disparaissant en quelques jours après la fin du traitement. Pour la limiter, le dentiste peut adapter la concentration du gel, espacer les séances ou recommander des pauses de 24 à 48 heures dans les protocoles ambulatoires. L’utilisation de dentifrices désensibilisants, de vernis fluorés ou de gels au nitrate de potassium fait également partie de l’arsenal thérapeutique. Il est essentiel de signaler immédiatement à votre praticien toute douleur inhabituelle : vouloir « tenir bon » malgré une sensibilité intense n’améliore pas le résultat et peut au contraire aggraver l’irritation pulpaire.
Risques de déminéralisation de l’émail selon concentration en peroxyde
Le peroxyde d’hydrogène et ses dérivés, en plus de leur effet oxydant sur les pigments, peuvent interagir avec la matrice minérale de l’émail. À fortes concentrations ou en cas d’exposition prolongée, on observe une légère déminéralisation de la couche superficielle, avec apparition de microporosités. Sur le plan clinique, cela se traduit parfois par une augmentation de la rugosité, une tendance accrue à la rétention de plaque et, paradoxalement, une susceptibilité plus grande aux recolorations si les mesures d’entretien ne sont pas optimales.
Les études in vitro montrent néanmoins que cette déminéralisation reste limitée et réversible lorsque les protocoles sont respectés, surtout si l’on associe le blanchiment à des apports réguliers en fluor (dentifrice fluoré, gels, vernis). C’est l’une des raisons pour lesquelles les autorités européennes ont restreint les gels accessibles au public à des concentrations très faibles, réservant les produits plus puissants aux seuls chirurgiens-dentistes, formés à en maîtriser l’usage. Multiplier les séances rapprochées de blanchiment intense, que ce soit en cabinet ou avec des produits détournés, expose à un risque réel d’altération amélaire.
En pratique, il est donc préférable de viser un éclaircissement progressif, parfois sur plusieurs semaines, plutôt qu’un « coup de flash » répété. Votre praticien pourra, si nécessaire, compléter le traitement par des séances de reminéralisation, un peu comme on répare un vernis légèrement terni par un polissage et une couche protectrice. L’objectif est de conserver un émail lisse, sain et résistant, gage d’une blancheur stable et d’un confort durable.
Précautions pour femmes enceintes et patients avec caries non traitées
Certaines situations imposent de différer ou de proscrire temporairement le blanchiment dentaire. Les femmes enceintes ou allaitantes ne doivent pas subir d’éclaircissement, non pas parce que des effets tératogènes ont été formellement démontrés, mais par principe de précaution : les études manquent, et l’on évite d’exposer inutilement le fœtus ou le nourrisson à des composés oxydants potentiellement irritants. De même, les mineurs sont généralement exclus des protocoles de blanchiment, leurs pulpes étant plus volumineuses et leurs dents plus sensibles aux agressions chimiques.
Les caries non traitées, les restaurations défectueuses, les fissures et les lésions d’usure constituent également des contre-indications majeures. Dans ces zones, le peroxyde peut pénétrer en profondeur, atteindre la pulpe et provoquer des douleurs sévères, voire une nécrose pulpaire dans les cas extrêmes. C’est pourquoi un bilan clinique et radiographique préalable est incontournable : le chirurgien-dentiste vérifiera l’absence de pathologie active, réparera d’abord les dents cariées et stabilisera l’état parodontal avant d’envisager un blanchiment.
Enfin, certaines pathologies générales (allergies connues au peroxyde, maladies auto-immunes touchant les muqueuses, traitements médicamenteux particuliers) peuvent conduire à adapter ou à proscrire l’éclaircissement. Si vous prenez un traitement au long cours ou présentez des antécédents spécifiques, il est essentiel de les signaler lors de la consultation : mieux vaut parfois différer le blanchiment ou opter pour des solutions prothétiques (facettes, couronnes) plutôt que de courir un risque inutile.
Gestion des irritations gingivales et nécroses pulpaires exceptionnelles
Les irritations gingivales constituent un autre effet indésirable possible, surtout lorsque le gel blanchissant déborde des gouttières ou que la digue de protection n’est pas parfaitement étanche. Elles se manifestent par des zones blanchâtres, douloureuses au contact, qui évoquent de petites brûlures chimiques. Heureusement, ces lésions sont en général superficielles et régressent en quelques jours avec un simple rinçage à l’eau ou au sérum physiologique, l’arrêt temporaire du traitement et, si besoin, l’application de gels cicatrisants recommandés par le dentiste.
Les nécroses pulpaires liées au blanchiment dentaire restent exceptionnelles, mais elles existent, en particulier lorsque des gels très concentrés sont appliqués sans respect des indications ou sur des dents déjà fragilisées. Le patient peut alors ressentir une douleur intense, persistante, parfois associée à une sensibilité à la percussion : des signes qui imposent une consultation en urgence. Dans ce cas, un traitement endodontique (dévitalisation) peut s’avérer nécessaire pour soulager la douleur et préserver la dent.
Pour minimiser ces risques, la clé réside dans la personnalisation du protocole et le respect scrupuleux des consignes. Un blanchiment dentaire bien conduit ne doit jamais être improvisé ni délégué à du personnel non qualifié. En vous adressant à un chirurgien-dentiste formé à ces techniques, vous bénéficiez non seulement de produits efficaces, mais aussi d’une expertise permettant d’anticiper, de prévenir et, le cas échéant, de prendre en charge rapidement les rares complications. C’est à ce prix que l’on peut conjuguer sourire éclatant et santé bucco-dentaire préservée.