La perte de dents naturelles représente un défi majeur qui affecte non seulement l’esthétique du sourire, mais également la fonction masticatoire et la qualité de vie globale. Les prothèses fixes sur implants dentaires constituent aujourd’hui la référence en matière de réhabilitation orale, offrant une solution permanente et biocompatible qui se rapproche le plus du fonctionnement des dents naturelles. Cette technologie révolutionnaire permet de restaurer une dentition complète ou partielle avec un confort optimal et une longévité exceptionnelle, transformant littéralement la vie des patients édentés.
L’évolution des matériaux et des techniques chirurgicales a permis d’atteindre des taux de succès supérieurs à 95% sur 10 ans, faisant des prothèses implanto-portées une solution fiable et prévisible. Contrairement aux prothèses amovibles traditionnelles qui reposent sur les tissus mous, ces dispositifs fixes s’ancrent directement dans l’os alvéolaire, assurant une stabilité inégalée et préservant le capital osseux à long terme.
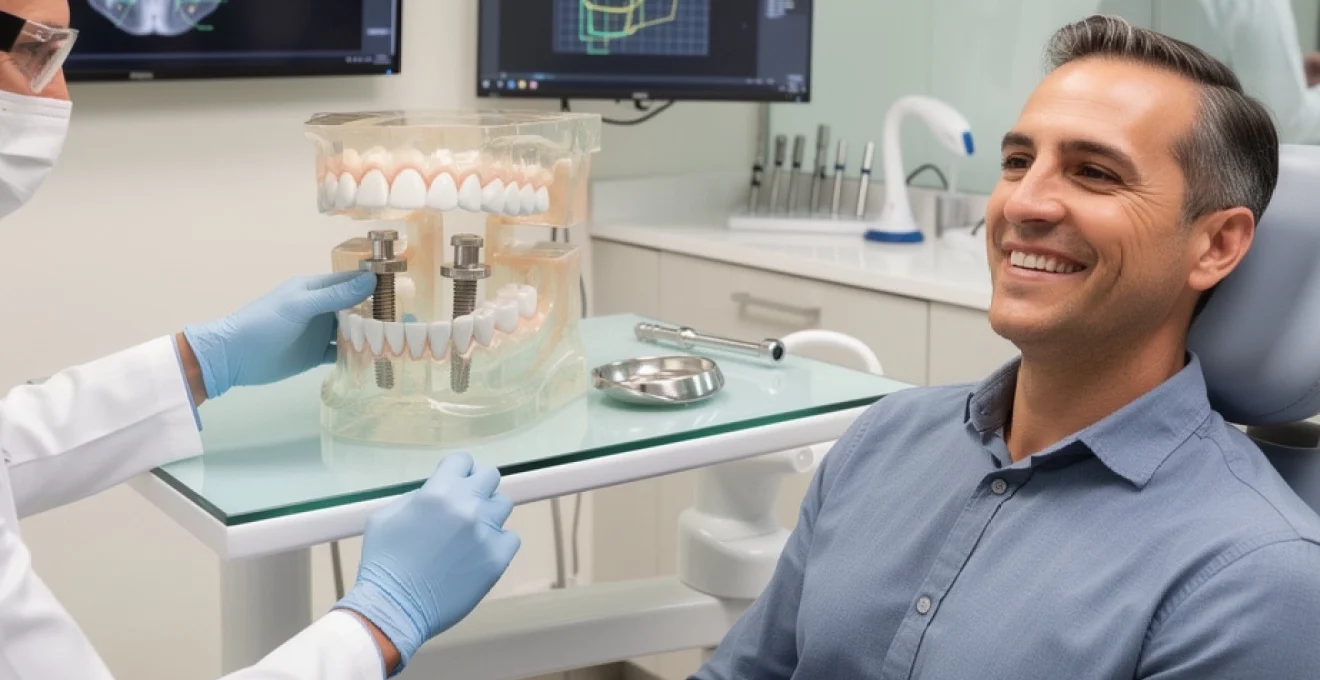
Anatomie et composition des prothèses fixes implanto-portées
Les prothèses fixes sur implants constituent un système complexe intégrant plusieurs composants biomécaniques essentiels. Chaque élément joue un rôle crucial dans la transmission des forces masticatoires et la stabilité de l’ensemble prothétique. La compréhension de cette architecture sophistiquée permet d’optimiser la longévité et la fonctionnalité de ces dispositifs médicaux de haute technologie.
Infrastructure en titane grade 4 et alliages zirconium
L’infrastructure des prothèses fixes repose sur des matériaux biocompatibles aux propriétés mécaniques exceptionnelles. Le titane grade 4 représente l’étalon-or en implantologie, offrant une résistance à la corrosion incomparable et une biocompatibilité parfaite avec les tissus osseux. Sa surface rugueuse favorise l’ostéointégration, processus biologique fondamental permettant l’ancrage direct de l’implant dans l’os vivant.
Les alliages de zirconium, quant à eux, présentent des propriétés esthétiques supérieures grâce à leur couleur blanche naturelle. Ces matériaux céramiques ultra-résistants offrent une alternative précieuse pour les patients présentant des exigences esthétiques élevées dans les secteurs antérieurs. Leur module d’élasticité proche de celui de l’os naturel optimise la répartition des contraintes mécaniques.
Piliers prothétiques personnalisés versus piliers standards
Les piliers prothétiques constituent l’interface cruciale entre l’implant ostéointégré et la couronne ou le bridge. Les piliers standards, disponibles en différentes angulations et hauteurs, conviennent aux situations anatomiques favorables et permettent une mise en œuvre rapide et économique. Cependant, leur adaptation peut parfois nécessiter des compromis esthétiques ou fonctionnels.
Les piliers personnalisés, usinés selon les données numériques du patient, offrent une adaptation parfaite aux contours gingivaux et aux exigences esthétiques spécifiques. Cette personnalisation permet d’optimiser l’émergence prothétique et de créer un profil d’émergence idéal, particulièrement crucial dans les secteurs esthétiques. Le surcoût initial se trouve compensé par la qualité du résultat final et la satisfaction du patient.
Matériaux de recouvrement : céramique feldspathique et disilicate de lithium
La couche de recouv
rement des prothèses fixes sur implants joue un rôle clé dans l’esthétique et la longévité du traitement. La céramique feldspathique est reconnue pour sa translucidité et sa capacité à imiter l’émail naturel, ce qui en fait un matériau de choix pour les secteurs antérieurs où l’exigence esthétique est maximale. Elle permet des dégradés de teinte très fins, mais nécessite un support mécanique rigide, comme une armature en zirconium ou en métal.
Le disilicate de lithium, quant à lui, associe une excellente résistance mécanique à une très bonne esthétique. Il est particulièrement indiqué pour les couronnes unitaires ou les petits bridges sur implants, lorsque l’on recherche un compromis optimal entre solidité et rendu naturel. En pratique, le choix entre céramique feldspathique et disilicate de lithium dépendra de la localisation de la prothèse, des contraintes occlusales et du projet esthétique global défini avec le patient.
Connexions implantaires : hexagone interne et conique morse
La connexion implantaire correspond à la zone d’assemblage entre l’implant et le pilier prothétique. Deux grands types dominent aujourd’hui la pratique clinique : l’hexagone interne et la connexion conique de type Morse. La connexion à hexagone interne, historiquement très répandue, offre une bonne stabilité mécanique et une grande compatibilité entre différentes gammes de composants prothétiques, ce qui facilite les réparations ou remplacements à long terme.
La connexion conique Morse, plus récente, se caractérise par un emboîtement conique extrêmement précis entre l’implant et le pilier. Cette conception permet de réduire significativement les micro-mouvements et les micro-fuites bactériennes au niveau du col implantaire. En pratique, cela se traduit par une meilleure préservation de l’os marginal et des tissus mous, ainsi qu’une stabilité prothétique accrue, particulièrement intéressante pour les prothèses fixes complètes de type “all-on-4” ou “all-on-6”.
Protocoles chirurgicaux d’implantation pour prothèses fixes
La réussite d’une prothèse fixe sur implants commence bien avant la pose de la structure prothétique. Elle repose sur des protocoles chirurgicaux rigoureux, fondés sur une analyse précise de l’anatomie et sur une planification tridimensionnelle. Chaque étape, de la planification pré-implantaire à la cicatrisation, conditionne la stabilité des implants et la durabilité de la prothèse implanto-portée. Une approche méthodique permet de réduire les risques de complications et d’optimiser les résultats fonctionnels et esthétiques.
Planification pré-implantaire par CBCT et guides chirurgicaux
La planification pré-implantaire s’appuie aujourd’hui sur l’imagerie 3D, en particulier le CBCT (Cone Beam Computed Tomography). Cet examen permet de visualiser avec précision le volume osseux disponible, la densité de l’os, ainsi que les structures anatomiques à respecter, comme le canal mandibulaire ou le sinus maxillaire. Grâce à ces données, le chirurgien peut déterminer le nombre d’implants nécessaires, leur longueur, leur diamètre et leur position exacte.
À partir de cette analyse, des guides chirurgicaux peuvent être conçus par ordinateur et fabriqués en impression 3D. Ces guides se positionnent en bouche comme un gabarit et orientent les forages implantaires dans les axes prévus lors de la planification virtuelle. Cette chirurgie guidée augmente la précision, réduit la durée opératoire et limite les incisions invasives. Pour le patient, cela se traduit par une meilleure prévisibilité du résultat et souvent par une récupération post-opératoire plus confortable.
Techniques de mise en place immédiate versus différée
La pose des implants peut être réalisée selon deux approches principales : l’implantation immédiate et l’implantation différée. L’implantation immédiate consiste à placer l’implant dans l’alvéole juste après l’extraction de la dent, lors de la même séance. Cette technique permet de réduire le nombre de chirurgies et de préserver au mieux le volume osseux et le profil gingival, particulièrement dans les zones esthétiques. Elle nécessite toutefois des conditions biologiques favorables et une bonne stabilité primaire de l’implant.
L’implantation différée, plus classique, est réalisée après une phase de cicatrisation de l’os et des tissus mous, généralement de 8 à 12 semaines après l’extraction. Elle offre un environnement osseux plus stable et prévisible, au prix d’un délai de traitement plus long. Le choix entre immédiat et différé se fait au cas par cas, en fonction de la qualité osseuse, de la présence éventuelle d’infection et des attentes du patient en termes de délais et d’esthétique.
Gestion des extractions-implantations simultanées
Dans de nombreux cas de réhabilitation complète, il est nécessaire d’extraire des dents compromises et de poser les implants au cours de la même intervention. Cette approche “extractions-implantations simultanées” demande une grande expertise chirurgicale, car il faut gérer à la fois la conservation maximale de l’os et la stabilité des implants. Le chirurgien doit parfois recourir à des techniques d’augmentation osseuse localisée, comme les comblements de défauts avec biomatériaux ou membranes.
L’objectif est de transformer une bouche en mauvais état en un socle implantaire sain et stable, préparé pour recevoir une prothèse fixe sur implants. Pour vous, cela signifie souvent moins d’interventions séparées et un parcours de soins plus court. Toutefois, cette approche ne s’improvise pas : elle nécessite une planification minutieuse, une coordination avec le prothésiste et un respect strict des protocoles d’asepsie et de cicatrisation.
Protocoles de cicatrisation tissulaire et ostéointégration
Après la pose des implants, la phase de cicatrisation tissulaire et d’ostéointégration est un temps essentiel du traitement. L’ostéointégration correspond à la fusion intime entre l’os et la surface de l’implant, processus qui dure en moyenne entre 8 et 16 semaines selon les sites et la densité osseuse. Pendant cette période, les implants ne doivent pas être soumis à des forces excessives susceptibles de compromettre leur stabilité.
Des protocoles précis de contrôle post-opératoire sont mis en place, incluant des visites régulières, une surveillance de l’hygiène bucco-dentaire et, si nécessaire, des ajustements des prothèses provisoires. Une bonne gestion des tissus mous autour des implants contribue à la formation d’un joint muqueux stable, véritable “joint d’étanchéité” biologique. C’est ce joint qui protégera à long terme la zone implantaire des agressions bactériennes et participera à l’esthétique de la gencive autour des prothèses fixes.
Procédures prothétiques spécialisées et temporisation
Une fois les implants en place, la phase prothétique débute. Elle ne se limite pas à la simple prise d’empreinte et à la fabrication d’un bridge : il s’agit d’un véritable protocole de temporisation et de mise en charge progressive, visant à tester et affiner la fonction et l’esthétique avant la prothèse définitive. Cette étape intermédiaire est parfois perçue comme longue, mais elle conditionne la stabilité occlusale, le confort et la durabilité de la prothèse fixe sur implants.
Prothèses provisoires vissées et protocole de charge progressive
Les prothèses provisoires vissées jouent un rôle fondamental dans la phase de temporisation. Elles sont généralement réalisées en résine et fixées directement sur les implants ou sur des piliers intermédiaires. Leur objectif est double : vous permettre de retrouver rapidement une fonction masticatoire et un sourire présentable, tout en testant la répartition des forces et l’esthétique globale. Contrairement à une couronne définitive, cette prothèse provisoire peut être facilement modifiée ou ajustée.
Le protocole de charge progressive consiste à augmenter progressivement les contraintes masticatoires appliquées aux implants. Dans les premières semaines, on recommande souvent une alimentation plus tendre, avant de revenir à une mastication normale. Cette approche graduelle favorise une ostéointégration réussie tout en vous offrant un confort de vie acceptable. En cas de gêne, de pression localisée ou de fracture de la résine, la prothèse provisoire peut être dévissée, ajustée ou réparée rapidement.
Empreintes conventionnelles versus numériques intra-orales
La réalisation de la prothèse définitive commence par l’enregistrement précis de la position des implants et de la morphologie buccale. Les empreintes conventionnelles utilisent des porte-empreintes et des silicones de haute précision, associées à des transferts implantaires vissés. Cette technique, longtemps considérée comme la référence, offre encore aujourd’hui d’excellents résultats lorsqu’elle est réalisée avec rigueur.
Les empreintes numériques intra-orales, réalisées à l’aide de caméras 3D, se développent rapidement en implantologie. Elles permettent de scanner directement les implants et les tissus environnants, puis d’exporter les données vers un logiciel de conception assistée par ordinateur. Pour vous, cela signifie moins de matériaux en bouche, une séance plus confortable et, souvent, une meilleure précision dans les cas de prothèses fixes segmentaires ou couronnes unitaires. Dans les réhabilitations complètes, le choix entre empreinte conventionnelle et numérique dépendra encore du nombre d’implants, de l’ouverture buccale et de l’expérience de l’équipe.
Conception assistée par ordinateur CAD-CAM
La conception assistée par ordinateur (CAD) et la fabrication assistée par ordinateur (CAM) ont révolutionné la prothèse dentaire sur implants. Une fois les empreintes réalisées, les modèles numériques sont importés dans un logiciel permettant de concevoir virtuellement l’armature, les piliers personnalisés et les éléments de recouvrement. Cette étape de design numérique offre une maîtrise fine des épaisseurs de matériau, des points de contact et des zones de soutien.
Les armatures, qu’elles soient en titane ou en zirconium, sont ensuite usinées dans des blocs industriels haute densité, assurant une précision d’ajustage au micron près. Cette précision se traduit par une meilleure répartition des contraintes, une réduction des risques de descellement et une amélioration de la longévité prothétique. Pour le patient, le CAD-CAM permet également une meilleure reproductibilité : en cas de fracture à long terme, il est possible de refaire l’armature à l’identique à partir des données numériques archivées.
Ajustements occlusaux et équilibration fonctionnelle
Une fois la prothèse fixe sur implants fabriquée et essayée en bouche, l’étape des ajustements occlusaux est déterminante. L’occlusion correspond à la manière dont les dents s’emboîtent lorsque vous fermez la bouche et lorsque vous mâchez. Une occlusion mal équilibrée peut entraîner des surcharges sur certains implants, des fractures de céramique, voire des douleurs musculaires ou articulaires. C’est pourquoi une analyse occlusale minutieuse est réalisée à l’aide de papiers d’articulation, de maquettes et parfois de simulateurs numériques.
L’équilibration fonctionnelle consiste à répartir de façon harmonieuse les forces de mastication entre les différents implants et les autres dents, en tenant compte de vos habitudes (bruxisme, mastication unilatérale, etc.). Des ajustements fins sont effectués sur la céramique ou la résine pour obtenir des contacts bilatéraux équilibrés, aussi bien en statique qu’en dynamique. Cette étape est comparable au réglage fin d’un moteur de précision : elle peut sembler technique, mais elle conditionne votre confort au quotidien et la pérennité du traitement.
Maintenance préventive et suivi clinique à long terme
Une prothèse fixe sur implants n’est pas une solution “sans entretien”. Pour garantir sa longévité, un programme de maintenance préventive et de suivi clinique à long terme est indispensable. Concrètement, cela implique des visites de contrôle régulières, généralement tous les 6 à 12 mois, durant lesquelles le praticien vérifie l’état des implants, des tissus gingivaux et de la prothèse. Des radiographies de contrôle peuvent être réalisées pour surveiller le niveau osseux autour des implants.
Sur le plan de l’hygiène, un brossage minutieux avec une brosse à dents souple, associé à des brossettes interdentaires et éventuellement à un jet dentaire, est recommandé au quotidien. Dans certains cas, la prothèse vissée peut être dévissée périodiquement par le praticien pour un nettoyage approfondi et un contrôle de l’intégrité des vis et des composants. Vous l’aurez compris : le succès à long terme des prothèses fixes sur implants repose sur un véritable partenariat entre vous et votre équipe soignante.
Indications thérapeutiques selon les classifications cliniques
Les prothèses fixes sur implants ne s’adressent pas à tous les patients de la même façon. Les indications thérapeutiques sont définies en fonction de classifications cliniques reconnues, prenant en compte le degré d’édentement, la qualité de l’os, l’esthétique et les facteurs systémiques. Par exemple, la classification d’édentement complet ou partiel (Kennedy, Cawood & Howell, etc.) permet de déterminer si l’indication se porte sur un bridge complet sur 6 à 8 implants, un bridge segmentaire ou des couronnes unitaires.
Chez un patient totalement édenté avec un volume osseux suffisant, une réhabilitation de type “full arch” (arcade complète) par bridge céramique sur 6 à 8 implants représente souvent la solution de référence. À l’inverse, chez un patient partiellement édenté avec quelques secteurs à restaurer, des bridges fixes segmentaires sur 2 ou 3 implants peuvent suffire. Les facteurs généraux, tels que le tabagisme, le diabète ou l’ostéoporose, sont également évalués, car ils peuvent influencer la cicatrisation et le taux de succès implantaire.
Analyse comparative coûts-bénéfices face aux alternatives prothétiques
L’un des critères majeurs dans le choix d’une prothèse fixe sur implants est la balance coûts-bénéfices par rapport aux autres solutions prothétiques, comme les prothèses amovibles complètes ou partielles. Il est vrai que l’investissement initial pour un bridge fixe complet sur implants est plus élevé, souvent compris entre 15 000 et 20 000 € par arcade en France selon les matériaux et la complexité du cas. Toutefois, cette vision doit être mise en perspective avec la durée de vie du dispositif, son confort et son impact sur la qualité de vie.
Les prothèses amovibles classiques présentent un coût initial nettement inférieur, mais elles nécessitent fréquemment des rebasages, des réparations et des remplacements tous les 5 à 10 ans. De plus, elles peuvent entraîner des limitations alimentaires, une gêne sociale et une résorption osseuse progressive. À l’inverse, une prothèse fixe sur implants bien entretenue peut fonctionner 15 à 25 ans ou plus, en maintenant le volume osseux et en offrant une mastication quasi naturelle. En raisonnant sur le long terme, la solution implanto-portée apparaît souvent comme un investissement durable, tant sur le plan fonctionnel qu’économique.