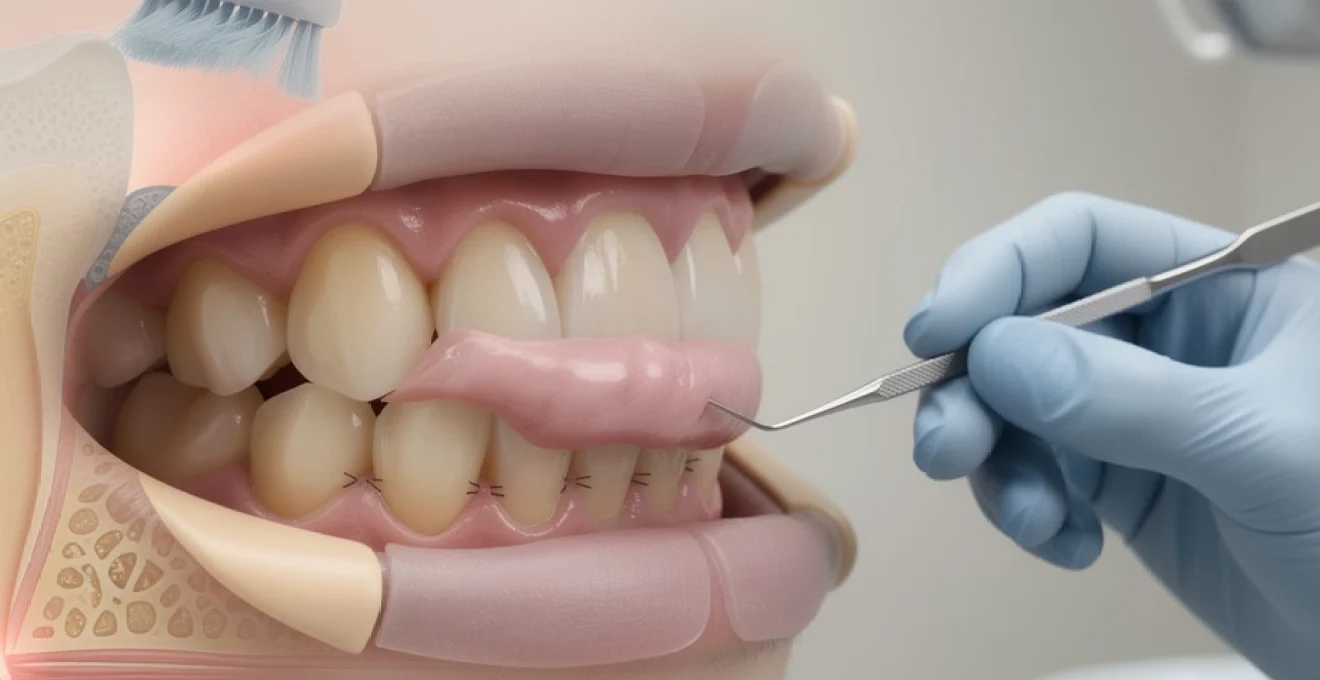
La récession gingivale représente l’un des défis majeurs de la parodontologie moderne, touchant près de 50% de la population adulte selon les études épidémiologiques récentes. Cette pathologie, caractérisée par la migration apicale de la marge gingivale libre avec exposition de la surface radiculaire, constitue bien plus qu’un simple problème esthétique. Elle révèle souvent des déséquilibres complexes entre les forces traumatiques et la capacité de résistance des tissus parodontaux. L’exposition progressive de la racine dentaire engendre non seulement une hypersensibilité dentinaire invalidante, mais compromet également l’intégrité biomécanique de l’ensemble de l’appareil d’attache parodontal. La compréhension des mécanismes physiopathologiques et des facteurs étiologiques devient cruciale pour établir des stratégies thérapeutiques efficaces et durables.
Anatomie parodontale et mécanismes physiopathologiques de la récession gingivale
L’architecture du parodonte superficiel repose sur un équilibre délicat entre différentes structures anatomiques interdépendantes. La gencive attachée, d’une largeur physiologique variant de 1 à 9 millimètres selon les individus, constitue la première barrière de protection contre les agressions externes. Cette zone de gencive kératinisée présente une résistance mécanique supérieure grâce à sa structure histologique particulière, caractérisée par un épithélium pluristratifié parakératinisé et un chorion dense en fibres collagènes.
Architecture de l’attache épithélio-conjonctive et zone de gencive kératinisée
L’attache épithélio-conjonctive représente le complexe anatomique fondamental assurant l’étanchéité entre le milieu buccal et les tissus parodontaux profonds. Cette jonction, d’une hauteur biologique moyenne de 2,04 millimètres chez l’adulte sain, se compose de l’épithélium de jonction (0,97 mm) et de l’attache conjonctive supracrestale (1,07 mm). L’épithélium de jonction, structure unique dans l’organisme, présente des caractéristiques fonctionnelles remarquables avec un turn-over cellulaire de 4 à 6 jours et une perméabilité contrôlée permettant la migration leucocytaire.
La zone de gencive kératinisée joue un rôle protecteur essentiel contre les traumatismes mécaniques quotidiens. Sa largeur, génétiquement déterminée, influence directement la susceptibilité aux récessions gingivales. Les recherches actuelles démontrent qu’une largeur de gencive kératinisée inférieure à 2 millimètres constitue un facteur de risque significatif, particulièrement en présence de facteurs traumatiques associés.
Classification de miller et système de caton pour l’évaluation des récessions
La classification de Miller, référence historique en parodontologie, distingue quatre classes de récessions selon leur pronostic de recouvrement radiculaire. Cette classification, bien que largement utilisée, présente certaines limitations dans l’évaluation des cas complexes. Les récessions de classe I et II, caractérisées par l’absence de perte d’attache interdentaire, offrent un pronostic de recouvrement complet favorable. Les classes III et IV, impliquant une perte d’attache interdentaire, présentent des défis thérapeutiques plus importants avec un pronostic de recouvrement partiel ou nul.
Le système de Caton, plus récent, propose une approche tridimensionnelle intégrant la profondeur
Le système de Caton, plus récent, propose une approche tridimensionnelle intégrant la profondeur de la récession, la position de la jonction amélo-cémentaire et l’état de l’attache interproximale. Il permet une évaluation plus fine des pertes d’attache cliniques et de la marge gingivale, en distinguant notamment les récessions associées à une inflammation active de celles liées à des traumatismes mécaniques isolés. En pratique clinique, l’usage combiné de la classification de Miller et du système de Caton offre une vision plus précise du pronostic de recouvrement radiculaire et oriente le choix de la thérapeutique chirurgicale ou non-chirurgicale.
Rôle du cément radiculaire dans la progression des pertes d’attache
Le cément radiculaire constitue le tissu minéralisé recouvrant la dentine au niveau des racines. Sa fonction principale est de servir de zone d’ancrage aux fibres de Sharpey issues du ligament parodontal, participant ainsi au maintien de la dent dans son alvéole. Ce tissu, moins minéralisé que l’émail, présente une perméabilité beaucoup plus élevée, ce qui le rend vulnérable en cas de récession gingivale avec exposition prolongée au milieu buccal.
Lorsque la gencive se rétracte et expose le cément, celui-ci peut subir des phénomènes de déminéralisation et d’érosion, favorisés par un environnement acide (boissons gazeuses, reflux gastro-œsophagien, diète riche en sucres fermentescibles). Par ailleurs, le cément exposé sature rapidement en toxines bactériennes et en endotoxines issues du biofilm sous-gingival. Ces altérations structurales et biochimiques compliquent le surfaçage radiculaire et augmentent la sensibilité dentinaire, en ouvrant les tubuli dentinaires sous-jacents.
Sur le plan parodontal, la destruction ou l’amincissement du cément compromet l’insertion des fibres conjonctives, accélérant la perte d’attache clinique. Dans les cas avancés de maladie parodontale, on observe une résorption cémentaire associée à une résorption osseuse, ce qui réduit le potentiel de recouvrement radiculaire par les techniques de chirurgie plastique muco-gingivale. La préservation maximale du cément lors des procédures de détartrage et de surfaçage est donc une priorité thérapeutique pour limiter la progression des récessions gingivales.
Biofilm bactérien et cascade inflammatoire parodontale
Le biofilm bactérien joue un rôle central dans la genèse des maladies parodontales et, indirectement, dans l’apparition et l’aggravation des récessions gingivales. Ce biofilm, organisé en communautés microbiennes complexes, adhère solidement aux surfaces dentaires et radiculaires. En l’absence de contrôle mécanique rigoureux, il se transforme en plaque sous-gingivale mature, riche en bactéries anaérobies Gram négatif, productrices de lipopolysaccharides (LPS) hautement inflammatoires.
La présence persistante de ces bactéries déclenche une cascade inflammatoire impliquant la libération de cytokines pro-inflammatoires telles que l’interleukine-1β (IL-1β), le TNF-α et les prostaglandines (PGE2). Ces médiateurs orchestrent le recrutement de neutrophiles, macrophages et lymphocytes dans les tissus gingivaux, conduisant à une destruction progressive des fibres collagènes et de l’os alvéolaire. Cliniquement, cette destruction se manifeste par la formation de poches parodontales, des saignements au sondage et, dans de nombreux cas, par une migration apicale de la gencive.
Il est intéressant de noter que toutes les récessions gingivales ne sont pas directement liées à une parodontite active : certaines résultent principalement de traumatismes mécaniques sur un parodonte fin. Cependant, dès que le biofilm s’organise et que l’inflammation devient chronique, la susceptibilité aux pertes d’attache et au déchaussement des dents augmente considérablement. Une hygiène bucco-dentaire rigoureuse et une maintenance parodontale régulière restent donc les piliers pour contrôler cette cascade inflammatoire et stabiliser les récessions existantes.
Facteurs étiologiques et cofacteurs de risque dans le développement des récessions
La récession gingivale est une affection multifactorielle dans laquelle se combinent facteurs locaux, systémiques et comportementaux. Comprendre ces facteurs permet d’identifier les patients à risque et de mettre en place des mesures préventives ciblées. Au-delà de la simple « mauvaise hygiène », on retrouve aujourd’hui des profils complexes où se mêlent phénotype parodontal fin, malpositions dentaires, bruxisme, tabagisme et traumatismes iatrogènes. Comment hiérarchiser ces éléments chez un patient donné ? C’est tout l’enjeu du bilan étiologique initial.
Les études récentes montrent notamment que les récessions gingivales sont plus fréquentes sur les faces vestibulaires des canines et prémolaires, zones privilégiées des traumatismes de brossage et des biotypes gingivaux fins. Les thérapeutiques orthodontiques et esthétiques (aligneurs, expansions, facettes) peuvent également modifier l’environnement parodontal et révéler une fragilité jusque-là silencieuse. Une approche globale et personnalisée est donc indispensable pour prévenir la progression du déchaussement dentaire.
Traumatismes mécaniques par brossage et technique de bass modifiée
Le brossage traumatique représente l’un des premiers facteurs impliqués dans la récession gingivale, en particulier chez les sujets jeunes à très bonne hygiène. L’utilisation de brosses à dents à brins durs, associée à des mouvements horizontaux vigoureux, exerce des forces de cisaillement importantes sur la gencive marginale. À long terme, ces micro-traumatismes répétés provoquent une résorption des tissus mous, puis une exposition progressive du cément radiculaire.
La sensibilisation des patients à une technique de brossage atraumatique est donc un axe majeur de la prise en charge non-chirurgicale. La technique de Bass modifiée, largement validée en parodontologie, consiste à placer les brins de la brosse à un angle de 45° vers le sillon gingivo-dentaire, puis à effectuer de petits mouvements vibratoires sans pression excessive. Ce geste cible le biofilm situé au bord gingival, tout en minimisant les contraintes mécaniques sur la gencive.
Dans la pratique quotidienne, l’utilisation d’une brosse à poils souples ou extra-souples, manuelle ou électrique avec capteur de pression, est recommandée pour les patients présentant un début de déchaussement. Une rééducation personnalisée, parfois réalisée par un hygiéniste dentaire, permet de corriger les automatismes de brossage délétères. Sans ce changement comportemental durable, même la meilleure chirurgie de recouvrement radiculaire restera exposée au risque de récidive.
Malpositions dentaires et phénotype parodontal fin
Les malpositions dentaires, en particulier les versions vestibulaires et les égressions, constituent des facteurs locaux importants dans le développement des récessions gingivales. Lorsqu’une dent est positionnée en dehors de l’enveloppe osseuse alvéolaire, l’épaisseur de gencive kératinisée qui la recouvre se trouve réduite, voire remplacée par une muqueuse alvéolaire non kératinisée, beaucoup plus fragile. Dans ce contexte, le moindre traumatisme de brossage ou la moindre inflammation locale peut entraîner une rupture de l’équilibre et un recul de la gencive.
Le phénotype parodontal, souvent qualifié de « fin » ou « épais », joue également un rôle déterminant. Un phénotype fin se caractérise par une gencive mince, translucide, avec des papilles étroites et un os vestibulaire peu épais. Ce type de parodonte est plus sujet aux récessions, car il tolère mal les variations occlusales, les traitements orthodontiques expansifs et les agressions mécaniques. À l’inverse, un parodonte épais, fibreux, résiste mieux aux contraintes et développe plus souvent des poches que des récessions.
Avant d’entreprendre un traitement orthodontique ou esthétique, l’évaluation du phénotype parodontal et de la position tridimensionnelle des dents (notamment par CBCT dans les cas complexes) est fortement recommandée. Dans certaines situations à haut risque, une greffe de tissu conjonctif préventive peut être proposée pour épaissir la gencive et limiter la probabilité d’un futur déchaussement. L’anticipation reste ici la meilleure stratégie.
Piercings labiaux et traumatismes iatrogènes post-orthodontiques
Les piercings labiaux et jugaux constituent une cause souvent sous-estimée de récession gingivale localisée. Le frottement mécanique répété du bijou contre la gencive vestibulaire, en particulier au niveau des incisives inférieures, induit des microtraumatismes chroniques. Ceux-ci se traduisent cliniquement par une zone d’érythème, puis par un amincissement progressif de la gencive jusqu’à l’exposition de la racine. Chez certains patients, la récession peut apparaître en quelques années seulement.
Les traumatismes iatrogènes liés aux traitements orthodontiques représentent un autre facteur de risque bien documenté. Des mouvements excessifs vers l’extérieur de l’arcade, une expansion trop rapide ou un contrôle insuffisant de la torque peuvent placer la racine en dehors de l’enveloppe osseuse. La gencive, déjà fine, se retrouve alors démunie de son support osseux et se rétracte progressivement. Ce scénario est particulièrement fréquent chez les patients présentant un biotype parodontal fin avant traitement.
Dans ces situations, la prévention passe par un dialogue étroit entre orthodontiste et parodontologue. Un suivi régulier de l’état gingival pendant et après le traitement orthodontique, avec documentation photographique et parodontale, permet d’identifier précocement les récessions naissantes. En présence d’un piercing buccal, l’information et, idéalement, la dépose du bijou sont fortement conseillées pour stopper le déchaussement avant qu’il ne compromette irrémédiablement le pronostic dentaire.
Bruxisme nocturne et forces occlusales excessives
Le bruxisme nocturne, qu’il soit centré (serrement) ou excentré (grincement), expose les dents et le parodonte à des forces occlusales largement supérieures aux charges physiologiques. Ces surcharges provoquent des microtraumatismes répétés sur le ligament alvéolo-dentaire et l’os de soutien. À long terme, ce phénomène peut se traduire par des lésions cervicales non carieuses (abfractions), des usures coronaires marquées et une mobilité dentaire accrue.
Le lien direct entre bruxisme et récession gingivale reste débattu, mais de nombreux cliniciens observent une association fréquente entre forces occlusales excessives, abfractions et recul gingival au niveau cervico-radiculaire. On peut comparer cette situation à un bâtiment soumis à des vibrations répétées : même si les fondations sont solides, des fissures finissent par apparaître aux zones de fragilité. Ici, la jonction émail-cément et la gencive marginale représentent ce point de faiblesse.
La prise en charge du bruxisme repose sur plusieurs axes complémentaires : réalisation d’une gouttière occlusale de protection, ajustements occlusaux éventuels, prise en compte des facteurs psychologiques et du stress, parfois prise en charge pluridisciplinaire. Chez un patient présentant déjà des récessions gingivales, le contrôle des forces occlusales est indispensable pour sécuriser les résultats d’une éventuelle chirurgie de recouvrement et limiter le risque de récidive à moyen et long terme.
Manifestations cliniques et diagnostic différentiel des récessions gingivales
Sur le plan clinique, la récession gingivale se traduit avant tout par une migration apicale visible de la marge gingivale et l’apparition d’une portion radiculaire exposée. Le patient rapporte fréquemment une sensibilité dentinaire au froid, au chaud, aux aliments sucrés ou acides, voire au simple contact de la brosse à dents. L’aspect « dent longue » constitue souvent le motif de consultation principal, en particulier dans le secteur antérieur où l’impact esthétique est majeur.
À l’examen, le praticien évalue la hauteur et la largeur de la récession, la présence ou non de tissu kératinisé, la profondeur du vestibule, ainsi que l’état des papilles interdentaires. La couleur jaunâtre ou brunâtre de la racine exposée, distincte de l’émail, confirme l’exposition dentinaire. L’utilisation d’une sonde parodontale permet de mesurer précisément la perte d’attache clinique et de différencier une simple récession isolée d’une maladie parodontale plus étendue avec poches.
Le diagnostic différentiel inclut plusieurs entités : les lésions cervicales non carieuses (érosion, abrasion, abfraction), qui peuvent exister avec ou sans récession, les récessions pseudogingivales liées à des anomalies de forme dentaire (cuspides allongées, sur-contours de restaurations), ou encore certaines dyschromies cervicales. Dans le doute, des examens radiographiques ciblés permettent d’apprécier le niveau osseux et d’écarter des lésions radiculaires internes ou externes.
Enfin, il est essentiel de rechercher les signes d’une maladie parodontale active : saignement au sondage, suppuration, poches profondes, mobilité dentaire, migration pathologique. La présence de ces signes modifie radicalement le plan de traitement, qui devra d’abord viser le contrôle de l’infection et la stabilisation parodontale avant d’envisager tout geste de chirurgie plastique muco-gingivale. Sans cette hiérarchisation, le risque d’échec thérapeutique est important.
Thérapeutiques chirurgicales de recouvrement radiculaire par greffes
Lorsque la récession gingivale entraîne une gêne esthétique, une hypersensibilité importante ou une fragilité du parodonte marginal, les techniques de chirurgie plastique parodontale offrent des solutions prévisibles. L’objectif principal est de recouvrir la racine exposée, d’augmenter l’épaisseur tissulaire et, si possible, la hauteur de gencive kératinisée. Le choix de la technique dépend de la classe de récession (Miller, Caton), de la largeur de gencive kératinisée résiduelle, ainsi que du phénotype parodontal.
Les taux de succès des différentes procédures de recouvrement radiculaire dépassent souvent 80 % pour les récessions de classe I et II, à condition de respecter des protocoles chirurgicaux rigoureux et une phase pré-opératoire de contrôle de plaque. Pour le patient, il s’agit d’interventions réalisées le plus souvent sous anesthésie locale, en ambulatoire, avec des suites post-opératoires modérées et une gêne transitoire liée au site de prélèvement palatin lorsqu’un greffon autogène est utilisé. Voyons maintenant les principales techniques de référence.
Technique de greffe de tissu conjonctif enfoui selon langer
La greffe de tissu conjonctif enfoui décrite par Langer et Langer constitue la technique de référence pour le traitement des récessions uniques ou multiples sur un parodonte fin. Le principe repose sur l’association d’un lambeau partiellement épais déplacé coronairement et d’un greffon de tissu conjonctif prélevé au niveau du palais. Le greffon est positionné sur la racine exposée et recouvert par le lambeau, ce qui assure une double vascularisation et favorise une cicatrisation prévisible.
Après une préparation minutieuse de la surface radiculaire (débridement, surfaçage, éventuellement conditionnement à l’EDTA), le chirurgien réalise un lambeau trapézoïdal à épaisseur partielle, permettant un déplacement coronaire sans tension. Le greffon conjonctif, fin et homogène, est suturé sur la racine et stabilisé par des sutures microchirurgicales. Le lambeau est ensuite avancé et suturé de manière étanche, recouvrant totalement le greffon pour le protéger du milieu buccal.
Cette technique présente plusieurs avantages majeurs : excellent taux de recouvrement radiculaire, augmentation significative de l’épaisseur gingivale, bonne stabilité à long terme. Elle est particulièrement indiquée chez les patients présentant un biotype fin et une récession isolée peu large. Les inconvénients résident principalement dans la nécessité d’un site de prélèvement palatin (douleurs post-opératoires possibles) et dans la technicité élevée du geste, qui requiert une expérience spécifique en chirurgie muco-gingivale.
Greffe épithélio-conjonctive et prélèvement palatin
La greffe épithélio-conjonctive, ou greffe gingivale libre, est historiquement l’une des premières techniques utilisées pour augmenter la hauteur de gencive kératinisée. Elle consiste à prélever au niveau du palais un greffon comprenant l’épithélium et une fine couche de tissu conjonctif, puis à le suturer sur un lit receveur préparé en vestibulaire, après dé-épithélialisation de la gencive marginale. À la différence de la greffe conjonctive enfouie, le greffon reste en grande partie exposé en milieu buccal.
Cette technique est particulièrement indiquée lorsque la quantité de gencive kératinisée est quasi nulle, ou lorsque l’on souhaite approfondir le vestibule et stabiliser la gencive marginale avant d’envisager un recouvrement radiculaire secondaire. Elle permet de transformer une muqueuse alvéolaire mobile en gencive attachée kératinisée, améliorant ainsi la résistance aux traumatismes de brossage et à la traction musculaire. Le recouvrement radiculaire obtenu est parfois partiel, mais la stabilité tissulaire à long terme est excellente.
En pratique, la greffe épithélio-conjonctive demande une préparation soigneuse du site palatin, avec contrôle précis de l’épaisseur pour limiter le risque de complications (saignement, douleur, nécrose). Sur le plan esthétique, la teinte du greffon peut rester légèrement différente de la gencive adjacente, en particulier dans le secteur antérieur. Pour cette raison, la greffe gingivale libre est aujourd’hui souvent réservée aux secteurs postérieurs ou aux patients où la dimension fonctionnelle prime sur l’exigence esthétique.
Lambeau déplacé coronairement avec matrice dermique acellulaire AlloDerm
Les matrices dermiques acellulaires d’origine humaine, comme AlloDerm, ont été introduites en parodontologie afin de limiter la morbidité liée au prélèvement palatin. Ces biomatériaux, débarrassés de leurs cellules mais conservant une architecture collagénique intacte, servent de substitut de tissu mou pour augmenter l’épaisseur et la hauteur gingivale. Utilisés en association avec un lambeau déplacé coronairement, ils permettent d’obtenir des résultats de recouvrement radiculaire comparables aux greffes conjonctives dans certaines indications.
Le protocole consiste à préparer un lambeau mucopériosté à épaisseur partielle ou totale selon le cas, à conditionner la surface radiculaire, puis à adapter la matrice AlloDerm préalablement réhydratée sur la zone de récession. La matrice est suturée de façon stable, puis recouverte par le lambeau avancé coronairement. Au fil des semaines, AlloDerm est colonisée par les cellules du site receveur et se transforme en un tissu conjonctif fonctionnellement intégré.
Les avantages de cette approche sont évidents pour le patient : une seule zone opérée, pas de douleur palatine, possibilité de traiter plusieurs sites ou secteurs entiers en une seule séance. Pour le clinicien, la standardisation de l’épaisseur tissulaire et la souplesse de la matrice constituent un atout. Les limites résident dans le coût du biomatériau, la nécessité d’un protocole strict de manipulation et de réhydratation, ainsi que dans une légère variabilité de la stabilité volumétrique à long terme par rapport aux greffons autogènes.
Tunnélisation modifiée selon allen et protocole de cicatrisation
La technique de tunnélisation modifiée selon Allen fait partie des approches dites « minimalement invasives » en chirurgie plastique parodontale. Elle est particulièrement indiquée pour le traitement de récessions multiples adjacentes dans le secteur antérieur, où l’exigence esthétique est maximale. Le principe consiste à créer, à l’aide d’instruments spécifiques, un tunnel sous-gingival et sous-papillaire sans incisions verticales, puis à insérer un greffon conjonctif ou une matrice de substitution à l’intérieur de ce tunnel.
Une fois le tunnel préparé, le greffon est glissé et positionné au contact des racines exposées, puis stabilisé par des sutures transgingivales. La gencive marginale est ensuite déplacée coronairement en bloc, recouvrant ainsi les racines et le greffon sans interruption des papilles. Cette absence d’incisions visibles et la préservation maximale de la vascularisation se traduisent par une cicatrisation rapide, un confort post-opératoire amélioré et un rendu esthétique souvent supérieur (ligne gingivale harmonieuse, papilles intactes).
Le protocole de cicatrisation après tunnélisation est exigeant : brossage évité sur la zone opérée pendant 2 à 3 semaines, usage de brossettes et fil dentaire proscrit localement, rinçages antiseptiques doux, alimentation non traumatisante. Des contrôles rapprochés permettent de vérifier la stabilité du lambeau et de retirer les sutures au moment opportun. Lorsque les consignes sont bien respectées, les résultats en termes de recouvrement radiculaire et d’intégration esthétique sont parmi les plus prévisibles en parodontologie moderne.
Approches thérapeutiques non-chirurgicales et maintenance parodontale
Toutes les récessions gingivales ne nécessitent pas d’emblée une chirurgie de recouvrement. Dans de nombreux cas, une prise en charge non-chirurgicale bien conduite permet de stabiliser la situation, de réduire la sensibilité et d’améliorer le confort du patient. Le premier objectif est alors de contrôler l’inflammation parodontale par un détartrage et un surfaçage radiculaire, associés à une rééducation de l’hygiène bucco-dentaire. Sans cette phase étiologique, aucune thérapeutique chirurgicale ne peut être durable.
Sur le plan symptomatique, l’utilisation de dentifrices désensibilisants à base de nitrate de potassium, d’arginine ou de fluorure d’étain, combinés à des vernis fluorés appliqués au fauteuil, permet de réduire significativement l’hypersensibilité dentinaire. Le brossage doit être adapté avec une brosse extra-souple et des mouvements contrôlés, souvent selon la technique de Bass modifiée. Des brossettes interdentaires de diamètre adapté complètent le contrôle du biofilm dans les embrasures.
La maintenance parodontale, réalisée tous les 3 à 12 mois selon le risque individuel, constitue la clé de voûte du pronostic à long terme. Lors de ces séances, le praticien évalue l’évolution des récessions, vérifie la qualité du contrôle de plaque, réalise un détartrage supra- et sous-gingival ciblé et renforce les conseils d’hygiène. Pour les patients bruxomanes, le contrôle des forces occlusales par une gouttière et, si nécessaire, des ajustements occlusaux, fait partie intégrante de la maintenance.
Enfin, la modification des facteurs de risque systémiques et comportementaux (arrêt du tabac, contrôle du diabète, gestion du stress, alimentation moins acide) a un impact direct sur la stabilité parodontale. Vous l’aurez compris : la chirurgie, aussi sophistiquée soit-elle, ne peut compenser l’absence d’une maintenance rigoureuse et d’une implication active du patient dans ses soins quotidiens. C’est cette alliance thérapeutique qui garantit le meilleur pronostic pour limiter le déchaussement des dents.
Pronostic à long terme et protocoles de surveillance post-traitement
Le pronostic à long terme des récessions gingivales traitées dépend d’un ensemble de facteurs : classe de récession initiale, phénotype parodontal, qualité de l’hygiène, contrôle des forces occlusales, mais aussi expertise du praticien et respect scrupuleux des protocoles chirurgicaux. Les données de la littérature montrent que, pour les récessions de classe I et II traitées par greffe conjonctive enfouie ou lambeau déplacé coronairement, la stabilité du recouvrement radiculaire peut dépasser 10 ans lorsque la maintenance est bien conduite.
Les protocoles de surveillance post-traitement s’articulent généralement autour de contrôles à 1 semaine, 2 à 3 semaines, puis 3 mois après l’intervention, avant d’intégrer le schéma de maintenance parodontale classique. Lors de ces visites, le clinicien évalue la position de la marge gingivale, l’absence de poches résiduelles, la qualité de la gencive kératinisée et l’épaisseur tissulaire. Des photographies standardisées permettent de documenter l’évolution et de comparer de façon objective les résultats dans le temps.
La phase de cicatrisation initiale (0-6 semaines) est cruciale : un traumatisme local (brossage trop précoce, fil dentaire, choc alimentaire) peut compromettre le positionnement coronaire du lambeau et réduire le pourcentage de recouvrement obtenu. À plus long terme, la stabilité dépend surtout du maintien d’une inflammation minimale. Un score de plaque faible, l’absence de saignement au sondage et un tabagisme contrôlé sont des indicateurs favorables.
En pratique, nous recommandons une réévaluation globale du risque parodontal et des récessions tous les 12 à 24 mois, même chez les patients très motivés. Ce bilan inclut un sondage complet, un contrôle radiographique si nécessaire, et une discussion personnalisée sur les habitudes de vie. Grâce à cette approche structurée, il est possible non seulement de préserver les résultats obtenus, mais aussi de détecter précocement toute nouvelle récession gingivale et d’y répondre avant qu’elle ne mette en péril le maintien des dents à long terme.